罕见冠状动脉瘘合并巨大动脉瘤的介入治疗!
时间:2025-06-22 12:08:31 热度:37.1℃ 作者:网络
冠状动脉瘘合并巨型动脉瘤
病例资料
患者女性,77岁,因活动后气促2年,加重10余天在当地县医院治疗效果不佳转入我院。
患者2年前活动时出现气促,10余天前情绪激动时气促明显加重,稍活动即可诱发,呈端坐呼吸,伴胸闷、恶心、干呕、腹胀、呃逆。
否认大动脉炎、心脏病、川崎病病史,否认肝炎、结核病史。
入院查体
T 36.5℃,P 115次/分,R 20次/分,BP 140/88mmHg。
SPO₂(未吸氧)97%。
双肺呼吸音清,未闻及干湿啰音。心界扩大,心率131次/分,心律绝对不齐,第一心音强弱不等,心音遥远,未闻及心脏杂音及心包摩擦音。双下肢未见水肿。
辅助检查
NT-proBNP 2736pg/ml,ALT 46.4U/L,AST 39U/L,白蛋白36.40g/L,尿酸439.90μmol/L,葡萄糖8.30mmol/L,CRP 28.5mg/L,ESR 70.2mm/h。D-二聚体2.56mg/L,纤维蛋白原5.39g/L。
血常规、血管炎检验指标、肾功能、心肌酶、大便常规+隐血试验无明显异常。
心电图:心房颤动伴快心室率。
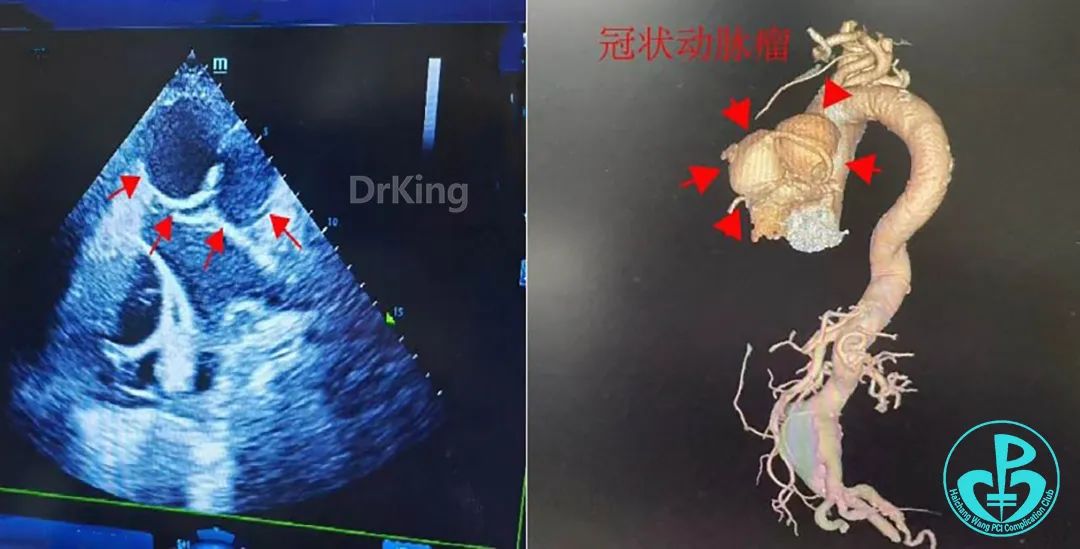
心脏彩超报告:心包脏层囊性包块(与肺动脉、心包腔相通):性质待定(憩室并破口形成?其他)。左房大。左室壁运动稍减弱,左心功能稍减低。二尖瓣后叶可见强光斑,考虑钙化斑。主动脉瓣中度反流,二、三尖瓣轻度反流。肺动脉内径增宽。升主动脉瘤样增宽,弹性减退。心包中量积液。
患者因胸闷气促不适逐渐加重,数小时后再次复查心包彩超:局限性中大量积液(右室前壁前液暗局部深约5mm,左室后壁后液暗局部深约11mm,两囊性液暗旁局限性不规则液暗深约32mm)。
胸、腹主动脉CTA:
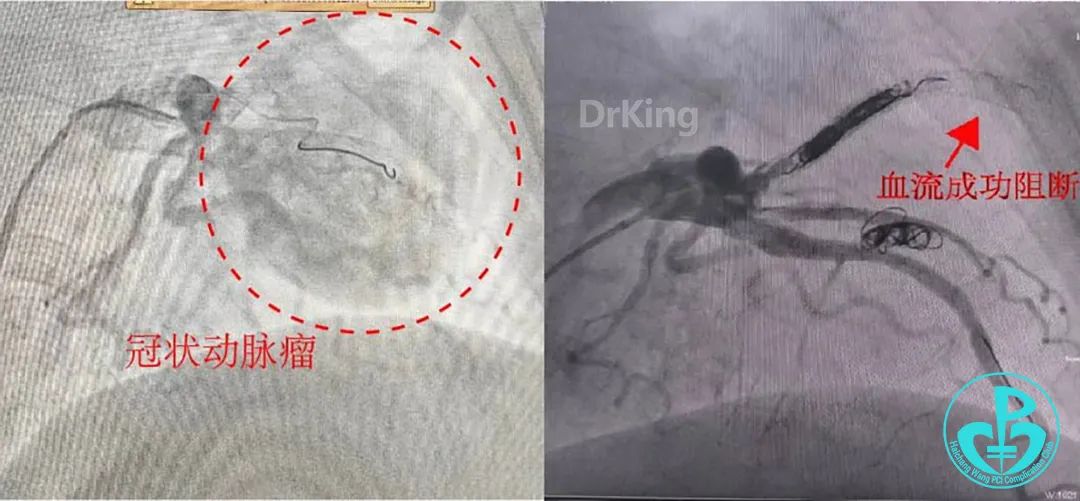
1. 左冠D2增粗,远端两个巨大动脉瘤(近端者最大层面约40mm×54mm,上下径约57mm,远端者约51mm×31mm,上下径约51mm),合并心包大量积液(血),提示动脉瘤破裂可能。
2. 主动脉粥样硬化合并壁多发溃疡,腹主动脉远端动脉瘤,并瘤内附壁血栓形成。
患者家属经协商后拒绝外科手术以及转上级医院治疗,要求行介入手术。
冠脉造影
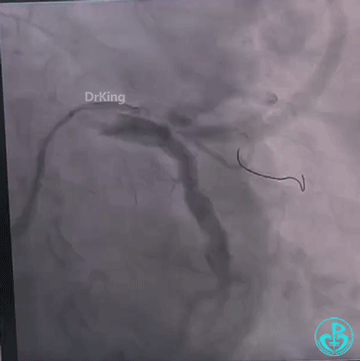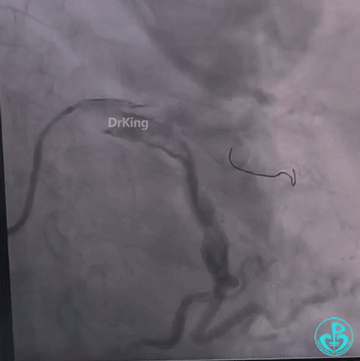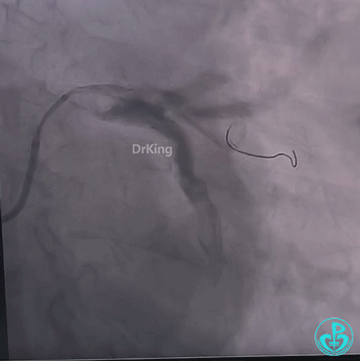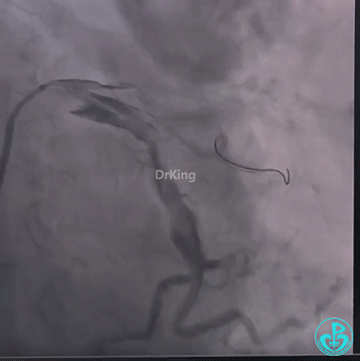
桡动脉入路血管迂曲,左冠窦较宽,7F EBU 3.0、7F EBU 3.5指引导管无法到位于左冠脉开口,换6F指引导管成功就位,冠脉造影示LM及LAD近段巨大瘤样扩张,D2与巨大冠状动脉瘤相连接,瘤体远端与肺动脉存在瘘管,前降支及左旋支造影剂充盈不明显,提示存在心肌窃血征象。
治疗过程
送导丝至D2瘤体内失败,换Runthrough导丝成功进入瘤体,送入延长导管,经延长导管入Finecross微导管至D2瘤体颈部,交换导丝,在2.0×20mm球囊辅助下退出微导管,先后送入10×30mm、8×20mm、5×15mm弹簧圈至载瘤动脉内,弹簧圈无良好支撑,均无法成型,遂撤出系统,重新入Runthrough导丝至瘤体内,先后植入4.0×38mm、4.0×33mm、4.0×23mm、4.0×18mm药物洗脱支架部分重叠,再次尝试入10×30mm、8×20mm、5×15mm弹簧圈封堵,弹簧圈成型,然尝试送入微导管释放第四枚弹簧圈时被微导管顶落至瘤体内。
再次植入3.5×23mm、3.0×23mm、3.0×22mm、2.75×22mm药物洗脱支架释放成功后,通过微导管送入10×30mm弹簧圈封堵,弹簧圈顺利成型,释放弹簧圈后依次送入8×20mm、5×15mm、10×30mm、8×20mm、7×15mm弹簧圈,再次造影,载瘤动脉血流成功阻断,冠脉心肌窃血征象明显改善。
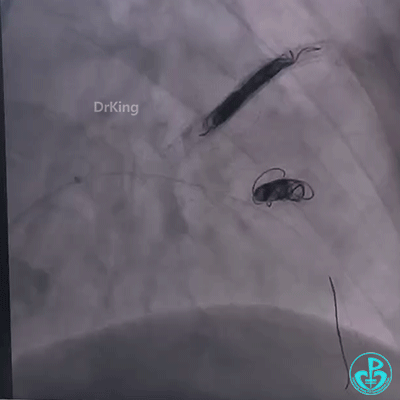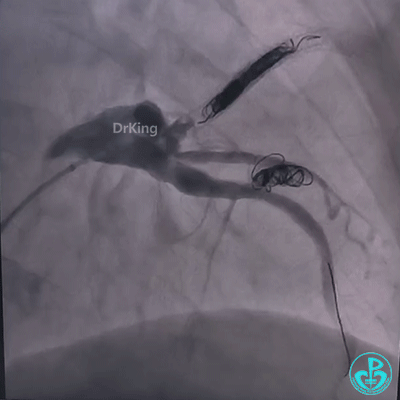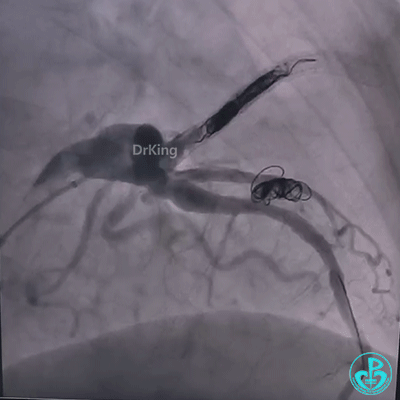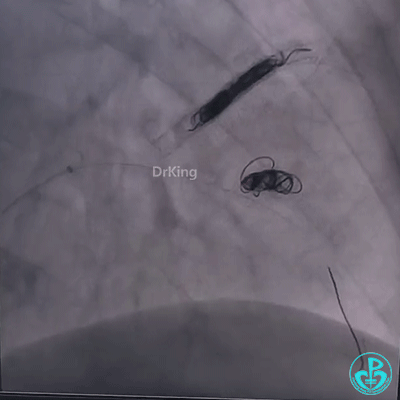
成功封堵D2之后,为明确肺动脉与动脉瘤之间血流走行,术后复查心脏彩超提示瘤体内血栓快速形成,肺动脉与瘤体之间瘘口无血流,数日后完善肺动脉CTA再次明确肺动脉与瘤体之间无血流,手术效果良好。
问题
1. 患者桡动脉迂曲,7F EBU 3.5难以就位,而患者腹主动脉瘤伴多发溃疡,附壁血栓形成,股动脉入路安全性如何?
2. 该患者瘤体壁较薄,封堵伞治疗安全性如何?
3. 术后抗凝治疗及抗血小板治疗的选择?


