LVAD学术:人工心脏术前营养、代谢、内分泌评估
时间:2025-06-30 12:09:57 热度:37.1℃ 作者:网络
在LVAD技术快速发展的今天,我们逐渐认识到术前全面评估的重要性远超心功能本身。营养、内分泌及代谢状态评估作为LVAD候选者筛选的重要组成部分,直接影响着手术成功率和患者长期预后。临床实践中,这些"非心脏"因素常常被低估,但它们实际上是决定LVAD植入成败的关键因素之一。
本文严格基于2023年中国LVAD专家共识和2023年ISHLT机械循环支持指南,为临床医师提供LVAD术前营养、内分泌、代谢状态评估的规范化指导。
营养状态评估的重要性与标准
2023年中国专家共识明确指出,终末期心力衰竭患者普遍伴随营养不良,与术后并发症及死亡率增高明显相关。营养不良的发生机制复杂,包括心衰导致的胃肠道淤血、食欲下降、炎症反应以及神经激素激活等多重因素。因此,术前营养状态的全面评估成为LVAD候选者筛选的必要环节。
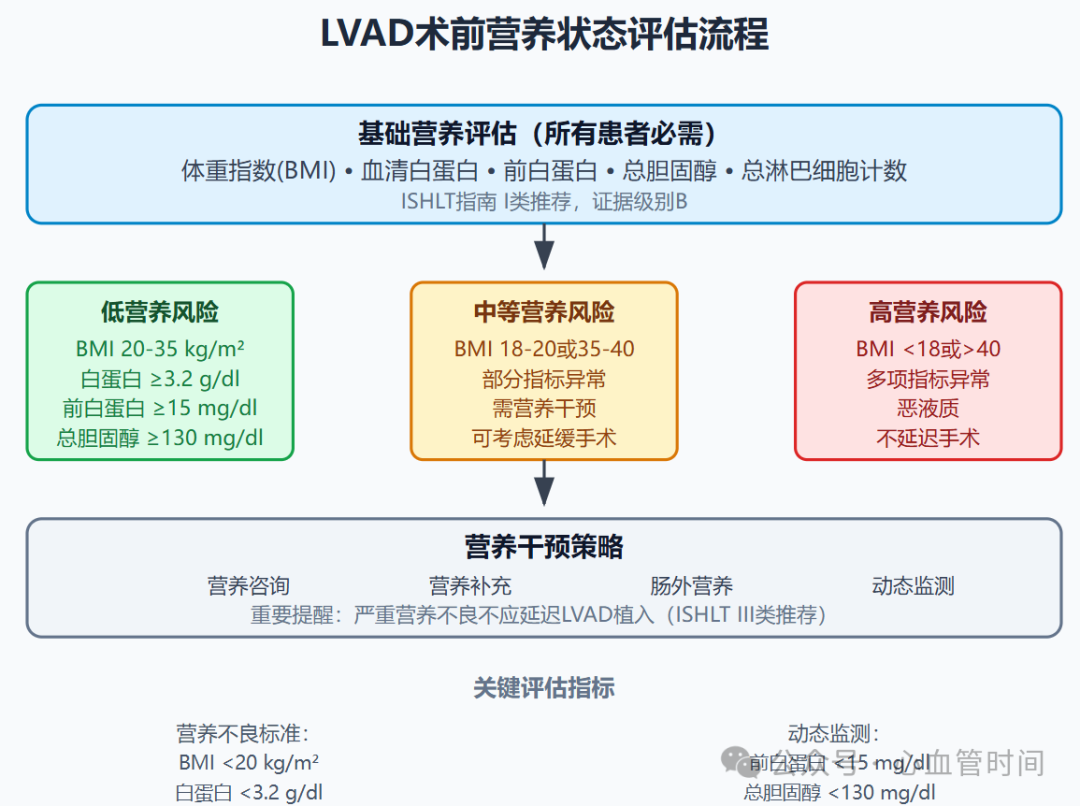
ISHLT指南对营养评估提出了明确要求,规定所有患者术前必须进行营养状态评估,包括白蛋白、前白蛋白、总胆固醇和总淋巴细胞计数的检测(I类推荐,证据级别B)。这一要求体现了国际共识对营养评估重要性的高度认可,也为临床医师提供了标准化的评估框架。
中国专家共识进一步细化了营养状态评估的具体指标。根据共识建议,需对候选者营养状况进行评估,包括体重指数(BMI)、白蛋白、前白蛋白、总胆固醇等指标。其中,前白蛋白因其较短的半衰期,能够更敏感地反映近期营养状态变化,在动态监测中具有特殊价值。
体重异常问题在LVAD候选者中十分常见,需要特别关注。中国专家共识指出,BMI过高(≥35 kg/m²)或过低(< 22 kg/m²)均与LVAD术后不良事件相关,但不是手术禁忌证。肥胖患者面临早期血栓形成、管路感染、呼吸衰竭及右心功能衰竭等风险增加,但重要的是,与非肥胖患者长期生存率相比无明显差异。因此,目前更趋向于强调积极的体重干预,而不再将其视为绝对禁忌证。
💡 笔者提示
在营养评估的实际操作中,单一指标存在明显局限性。对于心衰患者,体液潴留会显著影响体重和BMI的准确性。临床工作中建议综合考虑患者的"干体重"、肌肉质量以及动态的生化指标变化。特别值得注意的是,前白蛋白的快速变化特性使其成为监测营养干预效果的敏感指标,在术前优化过程中应重点关注。
糖尿病的系统评估与管理
糖尿病在LVAD候选者中的患病率相当高。根据中国专家共识的数据,糖尿病在LVAD候选者中非常普遍(约占43%),这一比例远高于一般人群,反映了糖尿病与心力衰竭的密切关联。尽管糖尿病是LVAD术后感染和脑部并发症的危险因素,但研究表明其对远期预后并无不良影响,这为糖尿病患者接受LVAD治疗提供了重要依据。
ISHLT指南对糖尿病的筛查提出了标准化要求。所有患者术前必须进行糖尿病筛查(I类推荐,证据级别C),推荐使用糖化血红蛋白(HbA1c)作为主要筛查工具。这一改变反映了对糖尿病长期控制状态评估的重视,相比传统的空腹血糖检测,HbA1c能更好地反映患者近2-3个月的血糖控制历史。
对于已确诊的糖尿病患者,终末器官损害的评估至关重要。ISHLT指南明确规定,所有确诊糖尿病的患者必须评估终末器官损害程度(I类推荐,证据级别C),包括视网膜病变、神经病变、肾脏病变和血管病变。中国专家共识特别强调了糖尿病视网膜病变评估的重要性,因为LVAD植入术后的抗凝治疗会增加视网膜出血风险,且视网膜病变导致的视力下降将影响患者对LVAD设备的日常维护能力。
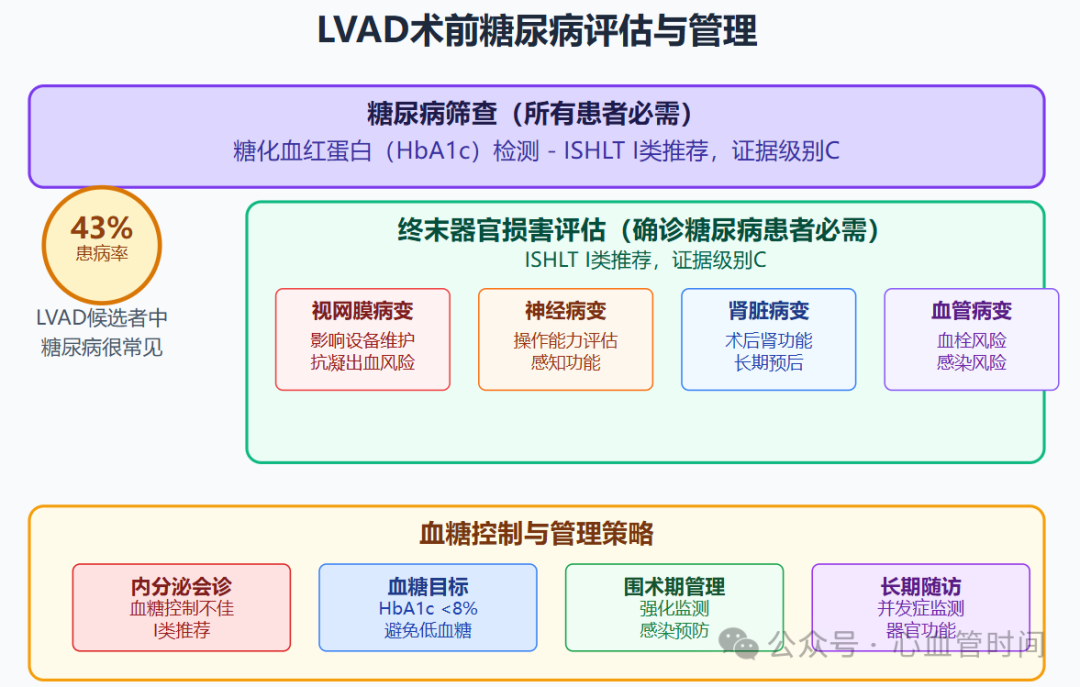
血糖控制的优化是糖尿病患者术前准备的核心环节。对于血糖控制不佳的患者,ISHLT指南要求术前必须进行内分泌专科会诊并优化糖尿病管理(I类推荐,证据级别C)。中国专家共识进一步指出,合并终末器官损害的胰岛素依赖糖尿病患者,以及经优化治疗血糖仍控制不佳的糖尿病患者,需要格外谨慎的评估和管理。这类患者的处理往往需要多学科团队的密切协作,制定个体化的血糖管理方案。
甲状腺功能异常的识别与处理
甲状腺功能异常在终末期心力衰竭患者中并不少见,其中最常见的是低T3综合征。中国专家共识明确指出,低T3综合征(低T3、低T4、TSH正常或轻度降低)是预后不良标志,增加术后早期死亡率与并发症。这种综合征反映了机体在重症状态下的适应性改变,虽然可能具有一定的保护作用,但同时也提示患者处于高危状态。
术前甲状腺功能的全面评估应包括血清T3、T4和促甲状腺素(TSH)的检测。对于发现异常的患者,需要进一步评估,以明确病因和制定相应的治疗策略。值得注意的是,甲状腺激素的替代治疗需要格外谨慎,避免诱发心律失常或加重心力衰竭症状。
在甲状腺功能异常的处理中,我们需要区分病理性甲减和生理性适应。对于低T3综合征,目前不建议常规补充甲状腺激素,而应将注意力集中在改善患者的整体状况上。这种保守的处理策略基于对疾病病理生理机制的深入理解和临床经验的积累。
💡 笔者提示
在糖尿病和甲状腺功能的评估中,时机把握很重要。临床工作中发现,血糖控制不佳的患者往往伴随更严重的感染风险和伤口愈合问题。建议在术前2-4周开始强化血糖管理,但要避免严重低血糖事件。对于甲状腺功能异常,需要在纠正和避免过度治疗之间找到平衡点,过度的激素替代可能带来新的风险。
综合代谢状态的全面评估
除了营养状态、糖尿病和甲状腺功能外,LVAD候选者的代谢状态评估还需要涵盖其他重要方面。中国专家共识建议,术前需通过病史问询了解是否合并内分泌系统疾病,并进行空腹血糖、糖化血红蛋白、甲状腺功能、血脂谱等检查。这种全面的代谢评估有助于识别可能影响术后恢复的潜在风险因素。
血脂异常在终末期心衰患者中有其特殊性。与一般人群不同,心衰患者常表现为总胆固醇降低,这与营养不良和肝脏合成功能下降有关。虽然低胆固醇血症在一般人群中被视为保护性因素,但在LVAD候选者中,它往往提示营养状态不佳和预后较差的风险。因此,血脂谱的评估不仅要关注传统的心血管风险,更要从营养状态的角度进行解读。
电解质平衡的维护也是代谢状态评估的重要组成部分。钾、钠、镁、磷等电解质的紊乱不仅影响心脏功能,还可能增加术后并发症风险。特别是低钠血症和低镁血症,常与利尿剂使用和心衰严重程度相关,需要术前积极识别和纠正。
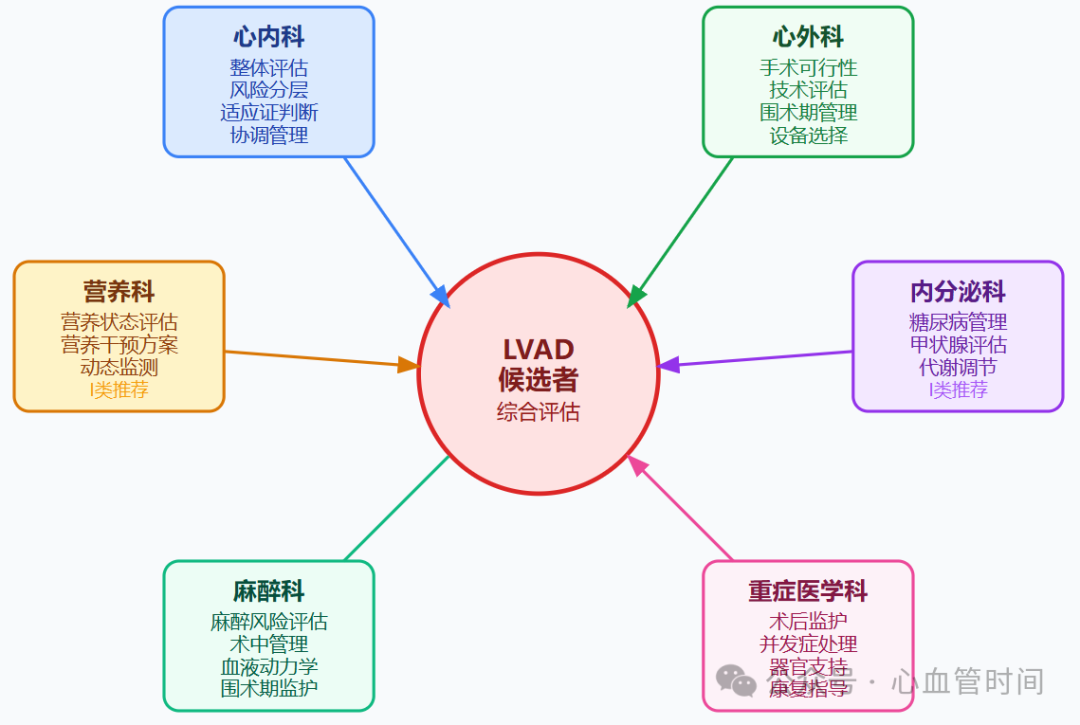
多学科协作的评估模式
营养、内分泌、代谢状态的全面评估需要多学科团队的密切协作。ISHLT指南强调了专科会诊在LVAD术前评估中的重要作用,特别是营养科和内分泌科的参与。对于存在营养不良指征的患者,指南推荐营养科会诊(I类推荐),而对于血糖控制不佳的糖尿病患者,内分泌科会诊同样是必需的(I类推荐)。
这种多学科协作模式确保了各个系统问题都能得到专业的评估和处理。心内科医师负责整体评估和风险分层,内分泌科医师提供专业的代谢疾病管理,营养科医师制定个体化的营养干预方案。各专科之间的有效沟通和协调,是确保评估质量和治疗效果的关键。
动态监测在整个评估过程中具有重要意义。营养、内分泌、代谢状态并非静态指标,特别是在等待LVAD植入期间,患者的状态可能发生快速变化。建议制定标准化的监测流程,定期重新评估关键指标,及时调整治疗策略。这种动态管理模式有助于确保患者在最佳状态下接受LVAD植入手术。
特殊情况处理
在实际临床工作中,我们经常遇到一些特殊情况需要个体化处理。对于严重营养不良的患者,虽然ISHLT指南明确规定严重营养不良不应延迟LVAD植入(III类推荐,证据级别C),但这并不意味着完全忽视营养问题。在不延误手术的前提下,适当的营养支持仍然是有意义的,包括营养咨询、适当的营养补充,必要时甚至可以考虑短期的肠外营养支持。
对于合并严重终末器官损害的糖尿病患者,处理更加复杂。这类患者需要多学科团队的综合评估,制定个体化的治疗方案。评估过程中要权衡LVAD植入的获益与糖尿病并发症的风险,确保治疗决策的合理性。同时,需要制定详细的围术期监测计划和术后长期随访策略。
营养干预的时机选择也需要谨慎把握。ISHLT指南建议,如患者临床状况允许,应考虑术前营养干预(IIa类推荐,证据级别C)。但关键在于"临床状况允许"这一前提,我们必须在营养优化与疾病进展风险之间找到平衡点,避免因过度追求营养改善而延误必要的救命治疗。
总结
LVAD术前营养、内分泌、代谢状态评估是确保手术成功和改善患者预后的重要环节。基于2023年中国专家共识和ISHLT指南,我们应该建立标准化的评估流程,涵盖营养状态的全面检测、糖尿病的系统筛查和终末器官评估、甲状腺功能的常规检测,以及多学科团队的协作管理。
评估过程中需要把握的关键原则包括:严重营养不良不应延迟手术时机,血糖控制不佳需要内分泌专科的积极介入,低T3综合征提示高危状态需要密切监测,多学科协作是确保评估质量的重要保障。通过规范化的评估和管理,我们能够为LVAD候选者提供更加精准的术前准备,最大程度地降低术后并发症风险,改善患者的长期预后。
随着LVAD技术的不断发展和临床经验的积累,我们对术前评估的理解也在不断深化。未来,个体化医疗的发展将为LVAD候选者的评估提供更加精准的工具和方法。无论技术如何发展,基于指南的系统性评估和多学科协作始终是确保LVAD成功应用的重要基石。