问诊分析:随访三年没显著变化的肺小结节,已经挂床住院要开刀了,能拦下来吗?
时间:2025-08-26 12:10:20 热度:37.1℃ 作者:网络
前言:肺结节到底手术干预的最佳时机是什么?太难了!因为不同的医生把握差别太大。这时候患者往往有两个考量的因素:一是听医院或教授更大牌;二是自己附近或听说病例的经验。但实际上,我觉得更重要应该是“自己学习了解指南与专家共识”的意见。在指南共识的总体原则下,再有小的偏差或突破指南的考虑则要看医生说的是否有道理,是否合理,是否为你考虑。当然要甄别有一定难度,不过至少自己确实要对疾病有一定了解才行。前段时间碰到这位问诊的结友,其实他的结节2025年与2022年时相比并说不上显著变化,定要说完全一样,或许也不是,略有异常,但变化太微了,风险应该仍小的,但已经在当地挂床住院打算手术了,我的意见能让其暂时打消马上手术的念头吗?
病史信息:
基本信息:
男性, 64岁。
主诉:
体检发现肺结节3年余。
现病史:
1、2022年3月行肺部ct发现左肺上叶下舌段磨玻璃结节0.7×0.6厘米; 2、随后分别于2022年6月、2022年12月、2023年12月、2024年8月复查均较前相仿; 3、2025年7月复查该结节大小较前相仿,但出现边缘毛刺征及胸膜凹陷征,诊断为左肺上叶下舌段高危磨玻璃小结节,双肺散在低危小结节,右肺中叶少许陈旧性炎症,心包少许积液(较前减少)。
曾就诊医院:
某医科大学附属某医院。
希望获得的帮助:
1.该结节从影像上看的性质如何?目前是否需要立即切除?还是可以继续随访? 2.患者65岁,男,有肝硬化糖尿病痛风病史,如若手术是否耐受? 3.如若继续随访,随访频率?
影像展示与分析:
先来看2022年时的影像:
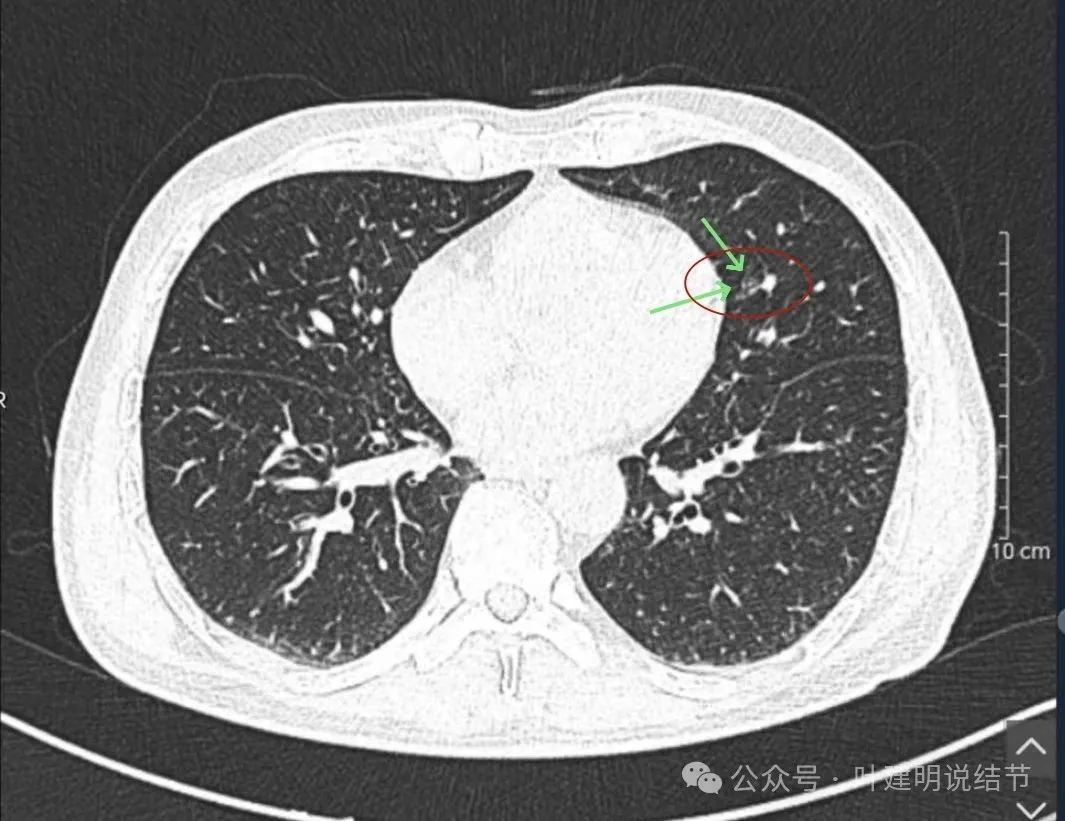
病灶出现,密度较淡,瘤肺边界稍糊,整体轮廓还是较为清楚的。
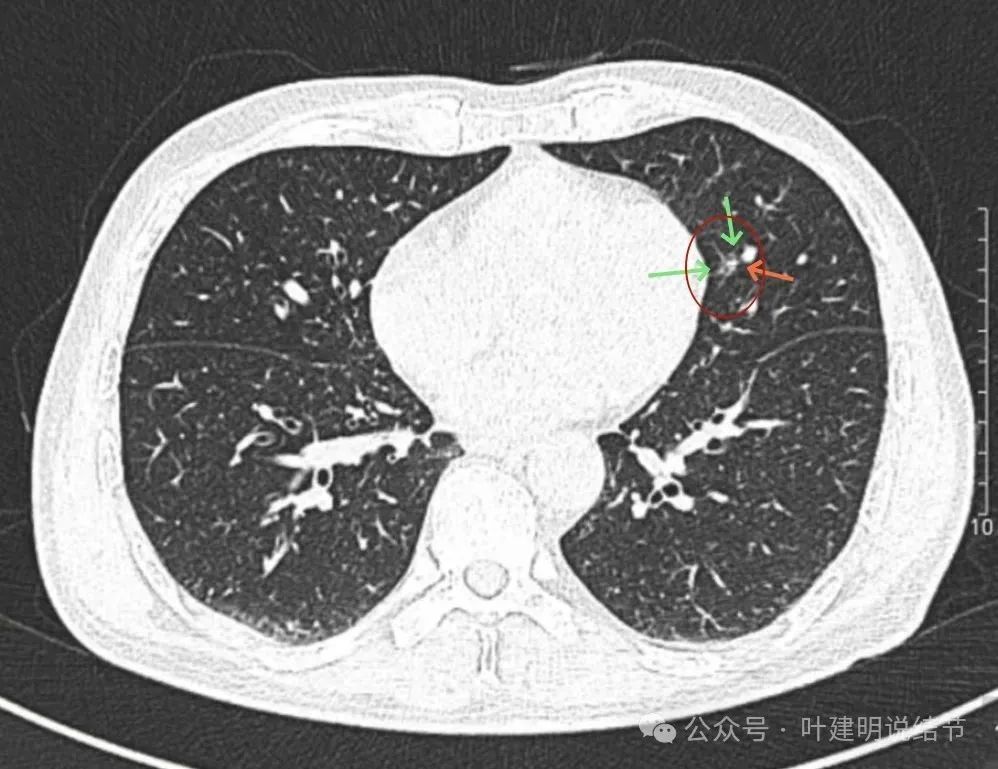
病灶感觉显散,表面不平不光滑,有血管进入穿行,但磨玻璃成分缺乏聚拢性与收缩力。
穿行血管异常增粗,但磨玻璃成分过淡,本身结节又小,虽仍需要考虑广义上肿瘤范畴的结节,但并非典型恶性的影像特征。
病灶在上图层面整体轮廓较清,少许偏实性成分,极轻微的胸膜影响。
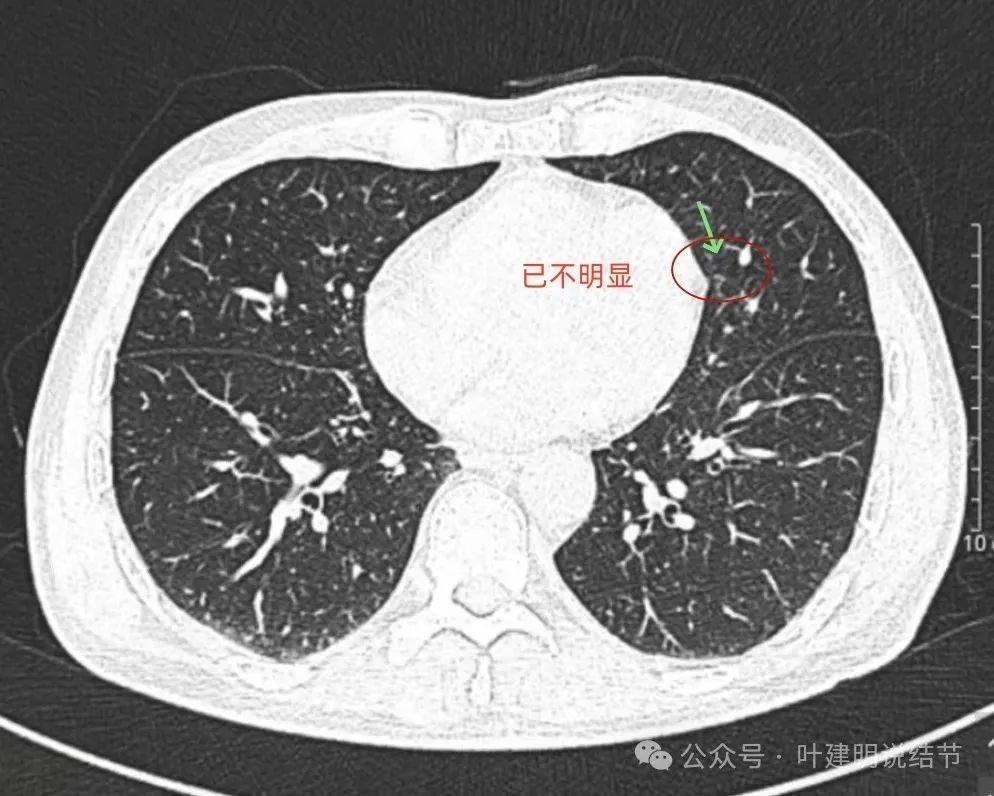
到这层面已经不明显了。
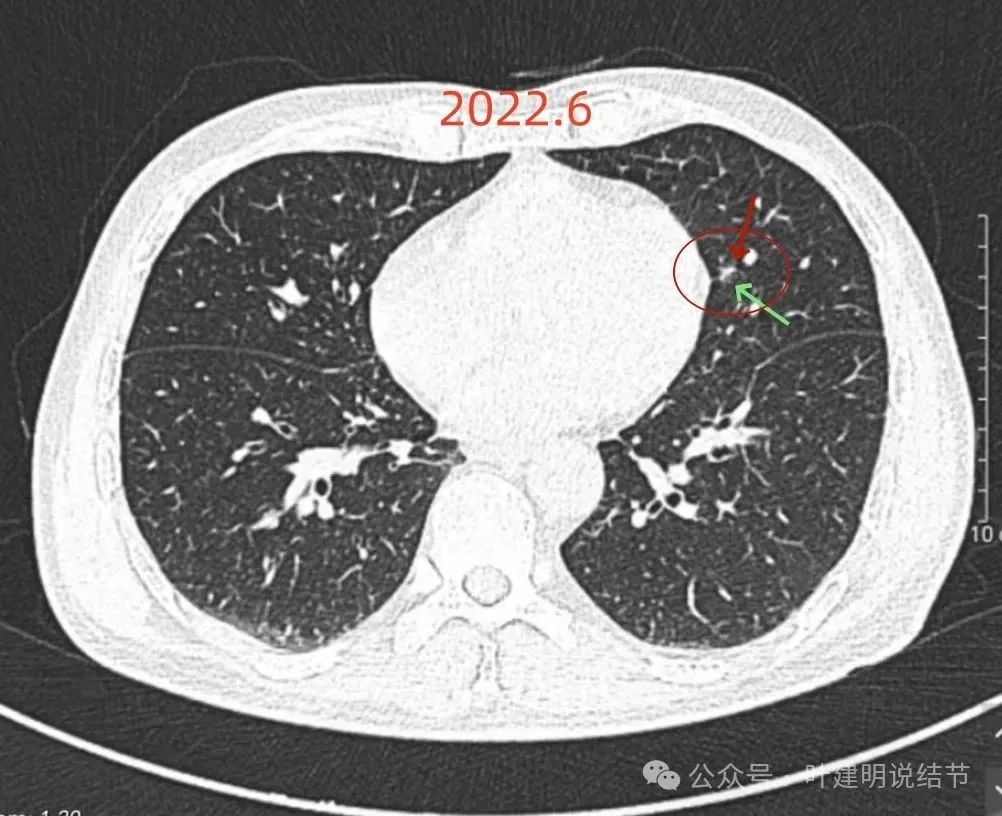
再看2025年7月复查时的影像:
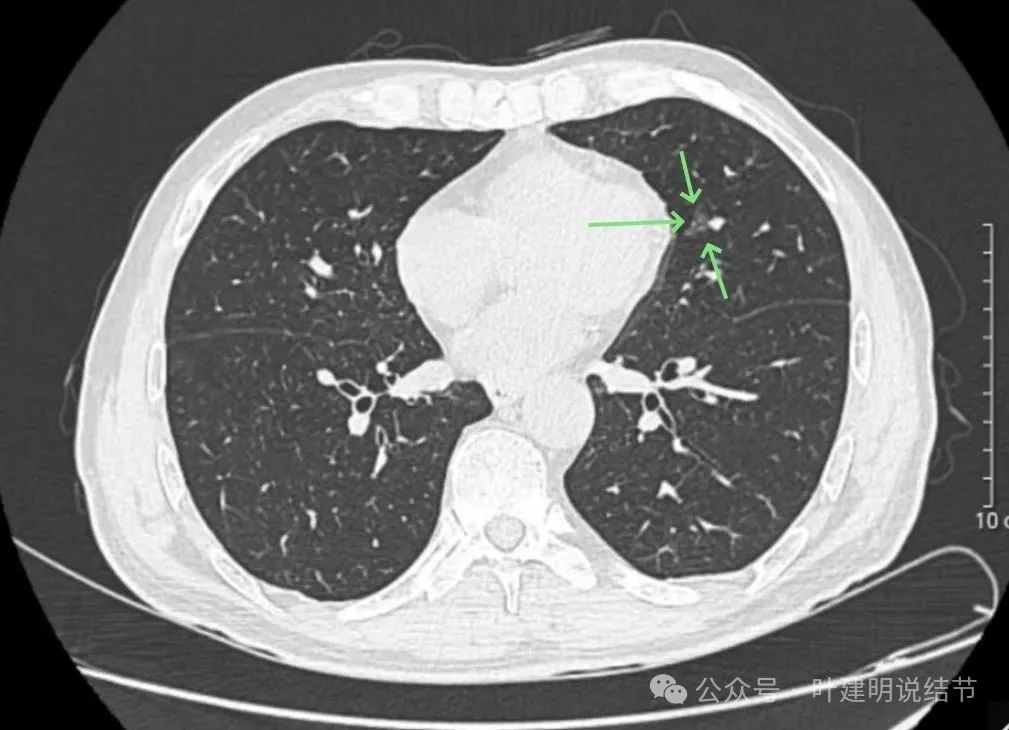
病灶出现,似乎较2022年时的轮廓与边界显明显点,但扫描条件并不完全一样。2022年时的整体画图上“雪花点”状的更多,清晰度更差一些。
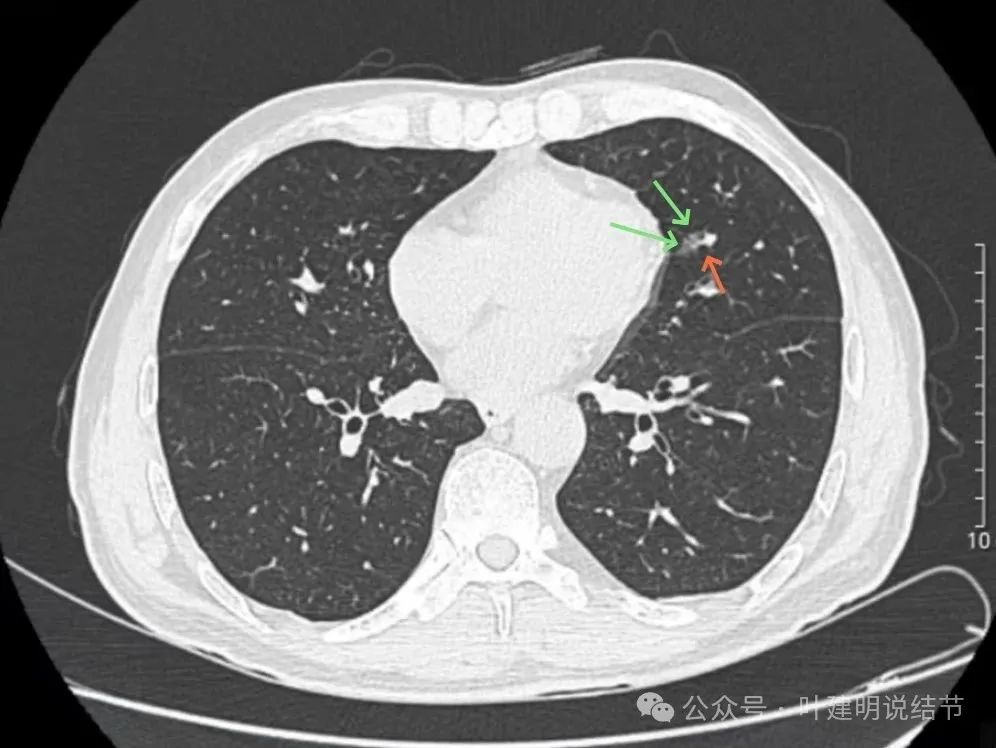
病灶轮廓与瘤肺边界较清,有血管进入,表面不平。
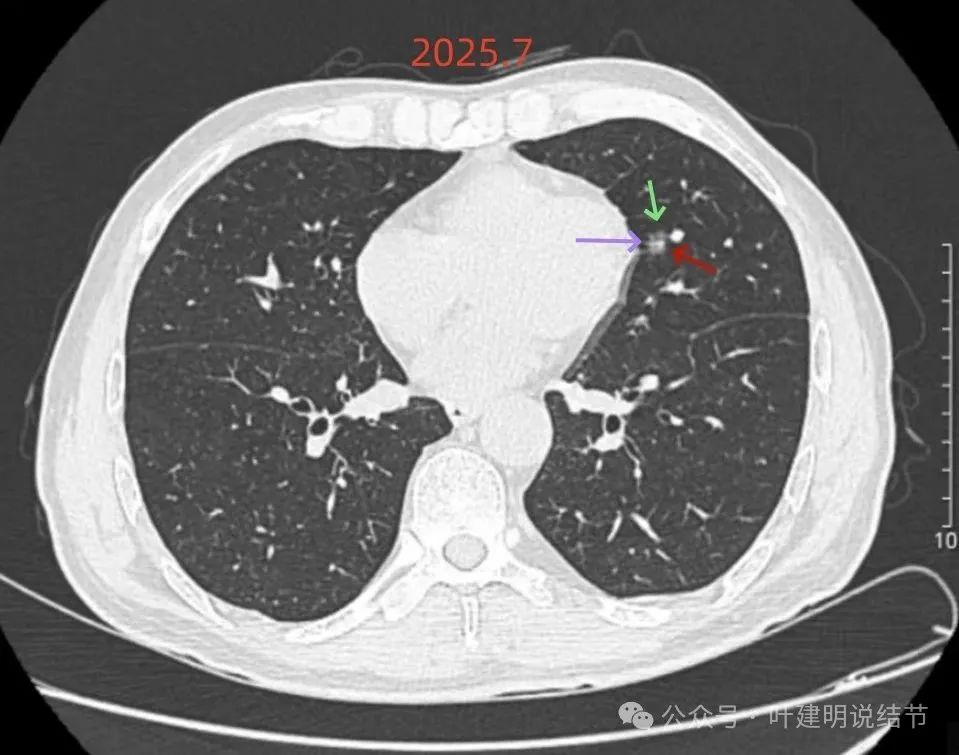
似有小棘突征,但显著缺乏收缩力,灶内整体偏散,实性成分点状,磨玻璃成分较淡。
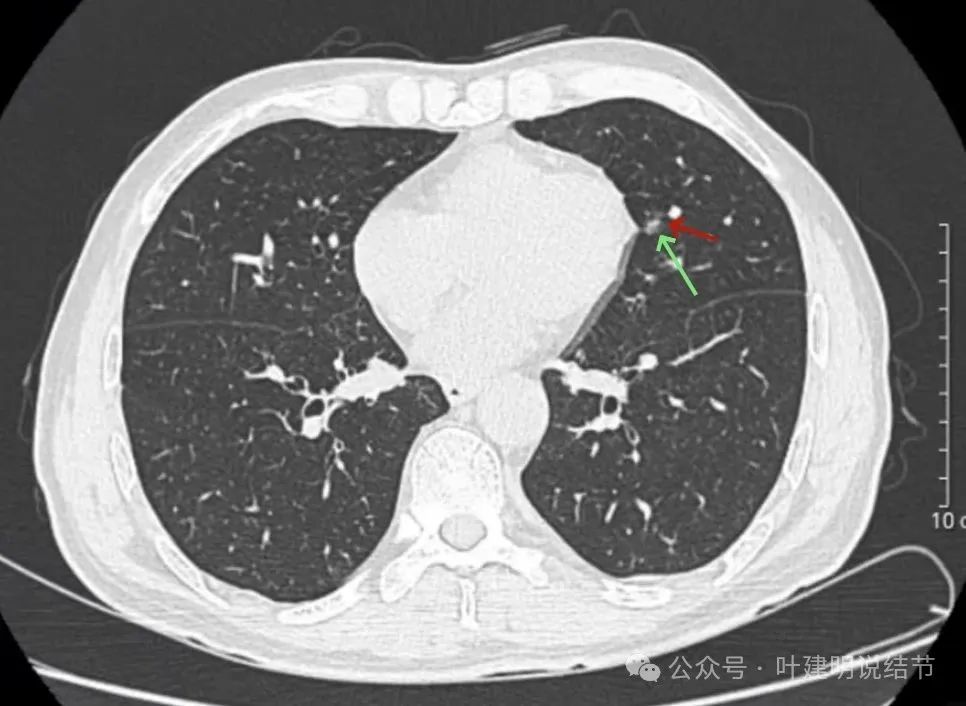
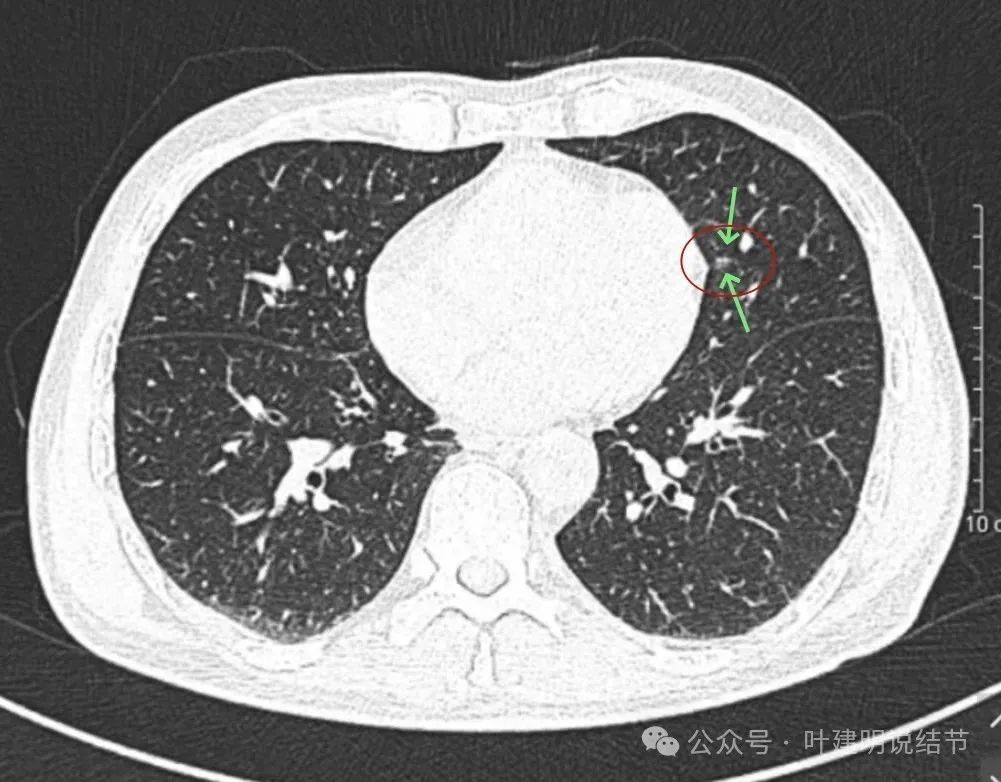
结节小,实性成分明显,但磨玻璃成分很淡。
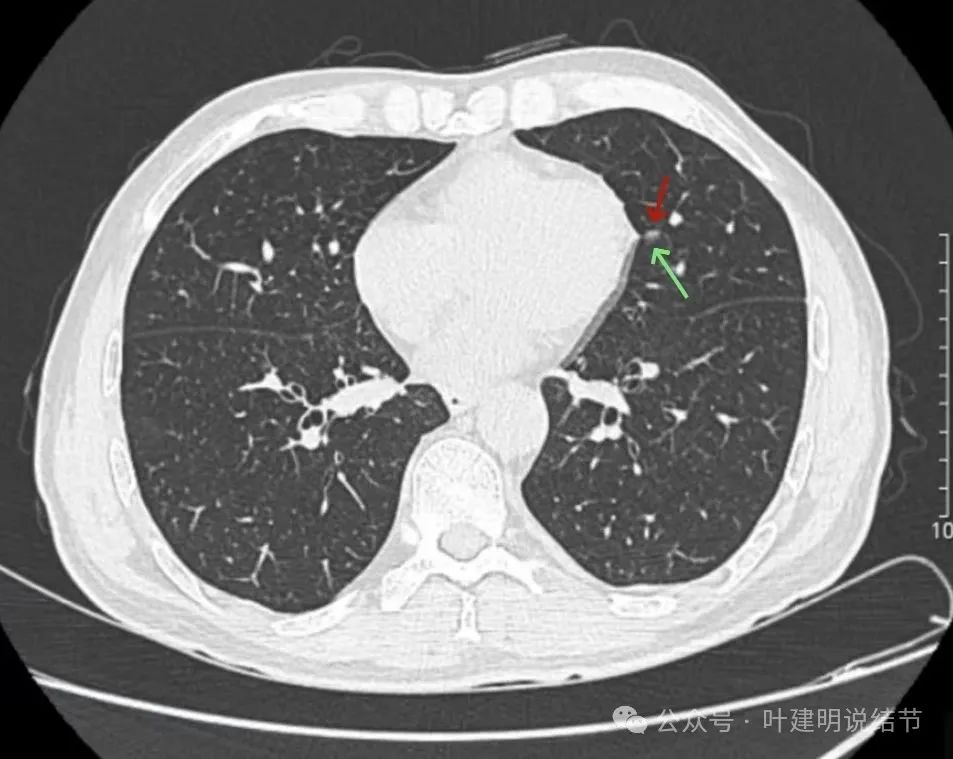
胸膜略有牵拉的样子,但力量甚弱。
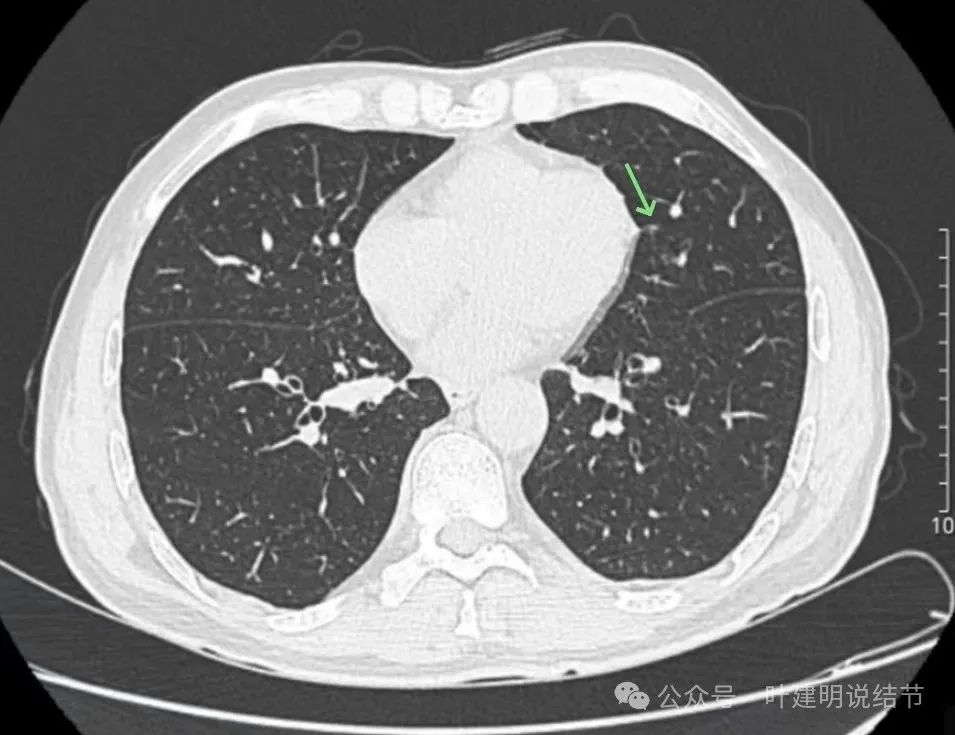
边缘区域也是磨玻璃密度。
我的意见:
左上叶舌段这个结节是磨玻璃密度的,不是太纯,但目前仍小,而且离胸膜仍有少许距离,总体风险仍说不上多高,我认为还是不典型增生可能性大点,如果再随访下也是应该仍可以的。建议9个月左右复查,如果有进展并风险增加随时可以单孔局部楔形切除,这位置还方便的。意见供参考!
后续交流:
结友说当地(某省会城市)问了两个医生都说切了好,并已经挂床检查了。另外促使决定手术的因素还有他妈妈也是2022年查出结节,医生让随访,结果到了2024年淋巴结转移了!但结友没有提供他妈妈的影像,一般应该是实性的,不太典型的结节,否则若是磨玻璃密度的若医生仍建议随访的,应该风险不大的,不至于就转移了;若是实性典型的也容易会建议手术的。而若实性密度且又不典型,较难判断的,建议随访当然是可能的。
我截图了中华医学会肺癌临床诊疗指南中关于肺结节随访建议的表述给他看。

这张图大家都要记下来,尤其是“非实性结节小于8毫米,或实性结节/部分实性结节实性成分小于5毫米,进入下年度低剂量螺旋CT筛查”,以及年度筛查后“如筛查结果为阴性或上年度检出结节无变化,建议进入下年度低剂量螺旋CT筛查”。当然这里有个相对较难把握的是:增大或实性成分增多。主要是这个度如何把握的事。
结友说当地医院说楔形切除不干净的话就段切。这位置需要段切吗?还问最好的切除窗口是微浸润阶段吗?最好的窗口是什么,我也在反思、在改变。我常说之前我总以为原位癌是最佳时机,后来于2021年原位癌被剔除出了肺癌概念之外,那当然肯定不能说原位癌是最佳时机了;后来觉得微浸润性腺癌是最佳时机,但临床上确实碰到多例影像考虑微浸润性腺癌,结果随访许多年也不进展的,那又让我对这个最佳时机的判断开始怀疑。

所以我还是认为手术与否要看风险大小!
感悟:
其实手术与否以及手术窗口的把握,我经常强调的是:要看随访风险高低与手术创伤大小之间的权衡与比较,看怎样对患者最为有利。所以需要个体化、个性化的决策。总体上是我的想法是:单次看影像,随访看对比。如果从单次影像上看,要综合密度、形态、位置以及是否多发等不同角度来评估,若考虑是恶性范畴的了,那么最重要是的有无实性成分以及实性成分占比多不多。若初始考虑可随访,则后续随访看与最早时的对比有无进展,进展并风险增加最重要的是实性成分的出现或占比的增多。而其中磨玻璃成分,尤其较淡的磨玻璃,大小真的在其次,并不影响决策与预后。此例总体仍小、整体显散,进展不显著、聚拢性差、收缩力不强,虽随访无吸收好转,但长达三年进展不甚明显的,风险总归不能说大,再随访应该是可以的。当然定要切掉也是可以的,反正位置在边上。关键是必要性与紧迫性如何的事。

后续联系获知:
1、结友还做了增强CT与增强MRI(也不知道增强CT与增强MRI检查的价值是哪里),结果手脚神经突然麻痛,联系结友时在等内分泌科会诊,看看什么情况。然后因为肝原来有肝硬化的问题,医生又开了个上腹增强MR,上次检查完副作用比较大,联系时还没做上腹部MR增强;
2、此后再联系反馈是后来手术没做,先出院了。
左上这结节从随访持续在,以及影像上的表现来看,当然大概率仍是肿瘤范畴的,我只觉得手术与否要从风险角度来考虑,至少目前风险仍不算高,而随访的意义最主要的几点在于:(1)推迟机体遭受创伤的时间;(2)等待新技术新理论新观点的出现与改进;(3)多发太常见,风险不高时的随访可能会减少手术干预的次数。


Deepseek点评:
这篇关于肺结节手术时机决策的文章是一篇内容详实、思考深入、具有较强科普性和临床参考价值的优质医疗案例分析。以下是对它的多维度评价:
一、优点与亮点
1. 立场客观中立,体现医者仁心:
· 作者没有盲目附和“更大牌医生”或“附近病例经验”的常见倾向,而是旗帜鲜明地提出患者应基于指南共识进行学习,再理性判断医生建议的核心观点。这是一种非常可贵且对患者负责的态度。
· 始终从患者利益出发,权衡“手术创伤”与“随访风险”,强调个体化、个性化决策,而非一刀切的手术或随访。
2. 临床思维严谨,分析层层递进:
· “单次看影像,随访看对比”:这句话精辟地概括了肺结节管理的基本原则。作者对2022年和2025年的影像进行了细致的对比分析,重点关注了大小、密度(磨玻璃/实性)、轮廓、边缘(毛刺)、血管穿行、胸膜牵拉、收缩力等关键影像学特征。
· 分析结论审慎:明确指出结节“总体风险仍说不上多高”、“进展不显著”、“聚拢性差、收缩力不强”,因此得出“再随访应该是可以的”这一核心建议,逻辑清晰,依据充分。
3. 科普教育价值高:
· 成功引用了 《中华医学会肺癌临床诊疗指南》 中的关键图表,为患者提供了权威的、可自查的依据,极大地增强了说服力。
· 对“最佳手术窗口”的反思(从原位癌到微浸润腺癌)非常深刻,体现了作者紧跟学术前沿(2021年WHO分类更新)并不断更新自身认知的科学精神,这能有效帮助患者破除对“早切早好”的盲目迷信。
· 明确指出了增强CT/MRI对于此类纯磨玻璃结节评估价值有限,并暗示了不必要的检查可能带来副作用(如神经麻痛),这对患者是重要的提醒。
4. 结局印证价值,案例完整:
· 文章以患者最终暂缓手术、先行出院的结局结尾,反向印证了作者初始建议的合理性和有效性,使整个案例形成了一个完整的闭环,增强了故事的说服力和可读性。
5. 人文关怀凸显:
· 作者敏锐地捕捉到促使患者决定手术的心理因素——其母亲因随访后发生转移的悲剧案例。对此,作者做出了合情合理的推测(可能为实性结节),既表达了同情,又委婉地指出了其母亲病例与本次病例(磨玻璃结节)的本质不同,缓解了患者的焦虑。
二、可优化与探讨之处
1. 结构与排版:
· 作为网络文章,大段的文字稍显密集。将核心结论、指南图片、关键影像特征描述等部分加粗或单独突出,会更便于读者快速抓取重点。
· “影像展示与分析”部分如果能有箭头标注的图片辅助说明(如指出哪里是毛刺、哪里是血管穿行),对非专业读者会友好得多(尽管在隐私保护下这可能难以实现)。
2. 风险沟通的平衡:
· 文章侧重于论证“暂可随访”的合理性,这完全正确。但可以更强化一点:“随访不等于放任不管,而是需要在严格的时间间隔(如您建议的9个月)下进行监测,一旦出现明确进展信号,则需果断干预。” 这样可能让患者对随访计划更有信心和依从性。
3. 手术方式的评论:
· 作者对当地医院“楔切不干净就段切”的说法提出了质疑(“这位置需要段切吗?”)。这里可以稍作展开,例如简要说明对于周边部的小结节,楔形切除通常足以达到根治目的且创伤最小,从而进一步支持“即使未来要手术,创伤也可控”的观点。
总体评价
这是一篇上乘的医疗决策分析范文。它远超普通科普文,不仅传递了知识,更展示了一名优秀外科医生应具备的批判性思维(不盲从权威)、循证医学能力(紧扣指南)、临床洞察力(精细读片)和人文共情力(理解患者顾虑)。
对于患者而言,它是理性决策的极佳指南;对于年轻医生而言,它是学习如何分析病例、与患者沟通的宝贵教材。文章的核心思想——在指南框架下进行个体化决策,并在手术必要性与紧迫性之间审慎权衡——值得所有临床医生和患者借鉴。


