心衰合并房颤的管理与治疗(24 年心衰指南)
时间:2025-05-05 12:10:37 热度:37.1℃ 作者:网络
心房颤动是临床最常见的心律失常,也是心力衰竭(HF)患者最常见的合并症。根据2024年《中国心力衰竭诊断和治疗指南》,在新发心衰患者中超过半数合并房颤,在新发房颤患者中超过1/3患有心衰。
与普通认知不同,房颤患者死于心衰的风险几乎是死于卒中风险的3-4倍。因此,规范化管理心衰合并房颤患者至关重要。
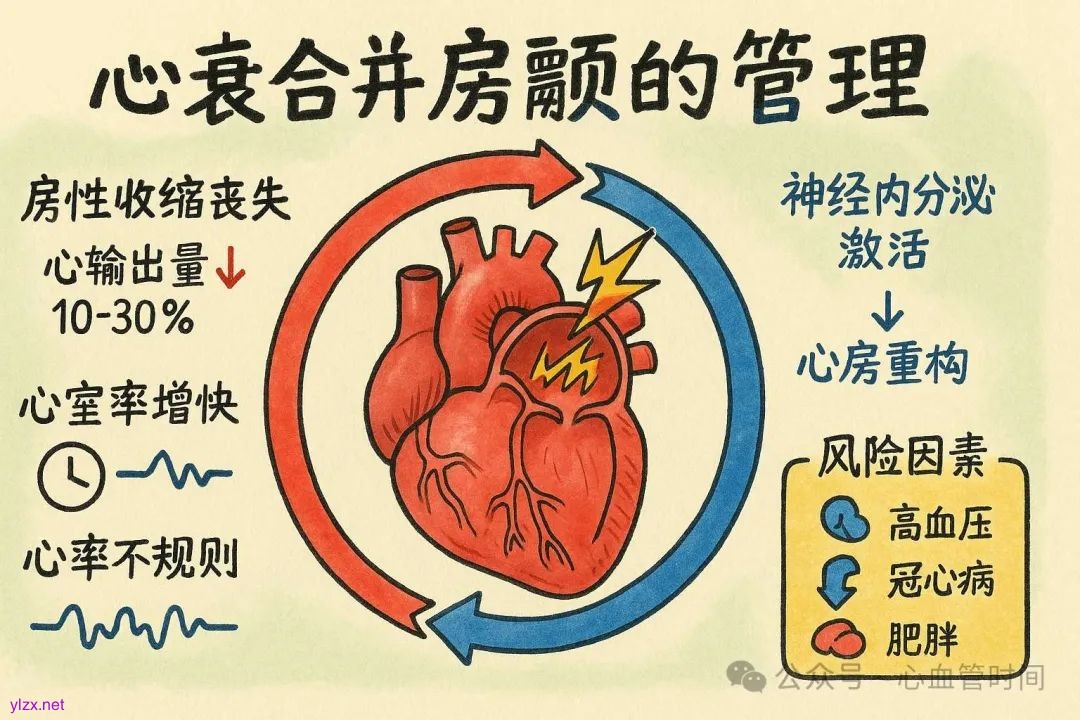
心衰与房颤的相互作用
心衰与房颤的关系并非单向因果,二者可相互促进形成恶性循环。房颤可通过多种机制促进心衰的发生和进展:失去房性收缩导致心输出量下降10-30%;心室率增快缩短心室舒张充盈时间;持续快速心室率可引起心动过速性心肌病等。
反过来,心衰也会促进房颤的发生和维持:神经内分泌激活、心房壁张力增加、心房重构等,都会提高房颤发生风险。此外,两者往往共享相似的危险因素,如高血压、冠心病、肥胖和睡眠呼吸暂停等。
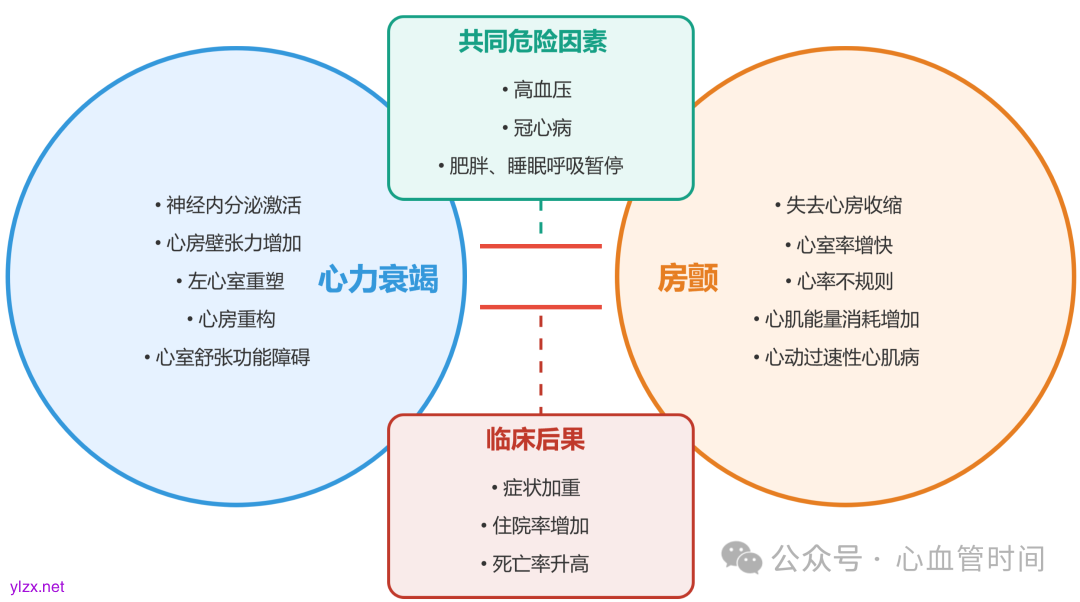
💡 笔者提示:新发心衰患者合并房颤时,常难以区分哪个是原发病。判断的关键是寻找清晰的时间先后顺序和病因证据。心动过速性心肌病患者恢复窦律后心功能可明显改善,而原发性心肌病患者改善程度较小。
HFrEF合并房颤的综合管理
1. 预防血栓
预防血栓栓塞是处理心衰合并房颤的首要任务。2024年《中国心力衰竭诊断和治疗指南》明确指出:所有房颤、心衰和CHA₂DS₂-VASc评分≥2分(男性)或≥3分(女性)的患者,推荐长期口服抗凝药物(Ⅰ,A)。
对于心衰患者(中度或重度二尖瓣狭窄或植入机械假体心脏瓣膜的患者除外),直接口服抗凝剂(DOACs)优于维生素K拮抗剂(Ⅰ,A)。与华法林相比,DOACs出血风险低、使用方便,可更显著地降低患者的卒中及全因死亡风险。
对于肥厚型心肌病合并房颤的患者,无需行CHA₂DS₂-VASc评分,应直接给予口服抗凝药物进行治疗(Ⅰ,B)。出血风险高或存在抗凝禁忌证的患者,可考虑左心耳封堵术。
💡 笔者提示:临床工作中,部分老年患者对华法林的依从性较差。我建议这类患者优先考虑DOACs。在使用华法林时,一定要强调严格的INR监测(目标值2.0-3.0)。
2. 心室率控制
心衰合并房颤患者,应考虑使用β受体阻滞剂控制短期和长期心室率(Ⅱa,B)。目标是静息状态下心室率控制在100次/分以下。
常用的β受体阻滞剂包括比索洛尔、琥珀酸美托洛尔和卡维地洛。应从小剂量开始,每2-4周适当增加剂量,直至达到心率控制目标或最大耐受剂量。
若对β受体阻滞剂不能耐受、有禁忌证或反应欠佳的HFrEF患者可用地高辛(Ⅱa,C)。使用地高辛时应控制血清药物浓度,避免高于1.2 μg/L以降低死亡风险。老年患者和肾功能不全患者建议使用较低剂量并定期监测血药浓度。
对于急性失代偿心衰患者,应避免使用非二氢吡啶类钙通道阻滞剂(维拉帕米、地尔硫卓),因其具有负性肌力作用。NYHA心功能Ⅳ级的患者,应考虑静脉应用胺碘酮或洋地黄类药物(Ⅱa,B)。
需要避免β受体阻滞剂、洋地黄及胺碘酮三者联用,因其具有导致严重心动过缓、三度房室传导阻滞和心脏骤停的风险。
房颤伴LVEF≤50%的患者,节律控制失败,药物治疗下仍有快速心室率,可以考虑进行房室结消融并植入心脏再同步化治疗(CRT)(Ⅱa,B)。
💡 笔者提示:老年HFrEF合并房颤患者对β受体阻滞剂的耐受性往往不佳。可从极小剂量开始(如比索洛尔1.25mg QD),每2-4周小幅增加剂量,同时动态监测心率和血压。若心率控制不佳,可加用小剂量地高辛(0.125mg QD)。
3. 节律控制
若房颤导致血流动力学异常,需要紧急电复律(Ⅰ,C);如无需紧急恢复窦性心律,且房颤首次发作、持续时间<48 h或经食管超声心动图未见心房血栓证据,应择期进行电复律或药物复律(Ⅰ,C)。
胺碘酮和多非利特可用于心衰患者转复房颤和维持窦性心律(Ⅱb,B)。胺碘酮是心衰患者中最常用的抗心律失常药物,但可能的不良反应包括甲状腺功能异常、肺毒性、肝毒性等,需要长期监测。
多非利特在心衰患者中使用时,需密切监测QT间期,因为它可能引起尖端扭转型室性心动过速。LVEF≤40%的心衰患者应避免使用决奈达隆及长期口服Ⅰ类抗心律失常药物(Ⅲ,A)。
近年来导管消融在房颤合并心衰者中取得了显著进展。CASTLE-AF研究显示导管消融可使HFrEF合并房颤患者的复合终点风险降低38%,全因死亡风险降低47%。对于HFrEF伴房颤患者,若高度怀疑为心律失常性心肌病,建议行导管消融以改善心功能(Ⅰ,B);合并LVEF下降的房颤患者,可行导管消融以改善生存率并减少心衰住院次数(Ⅱa,B)。
4. 基础抗心衰药物治疗
在解决血栓预防、心率或节律控制问题的同时,优化基础抗心衰药物至关重要:
-
ARNI/ACEI/ARB:与ACEI/ARB相比,血管紧张素受体脑啡肽酶抑制剂(ARNI)效果更好,是合并房颤的症状性HFrEF患者的首选治疗方案。PARADIGM-HF研究亚组分析显示,沙库巴曲缬沙坦在房颤患者亚组中同样显示出优于依那普利的疗效。
-
β受体阻滞剂:尽管荟萃分析显示β受体阻滞剂似乎仅降低窦性心律HFrEF患者的死亡率,但其仍是心衰合并房颤的基础用药。
-
**醛固酮受体拮抗剂(MRA)**:无论HFrEF患者的房颤状态如何,MRA均可降低患者的死亡率,也可降低HFrEF患者发生房颤的风险。应密切监测血钾和肾功能,若血钾>5.5mmol/L或eGFR<30ml·min⁻¹·1.73m⁻²时应减量。
-
SGLT2抑制剂:达格列净或恩格列净对HFrEF患者具有显著获益,可改善症状、降低心衰住院和死亡风险,无论是否伴有房颤。主要不良反应包括泌尿生殖系统感染、脱水和酮症酸中毒等。
多项研究表明,四大类基础药物联合使用(ARNI/ACEI/ARB+β受体阻滞剂+MRA+SGLT2i)对HFrEF患者可产生叠加获益,心衰住院和心血管死亡风险可降低高达73%。

5. 特殊情况处理
房室结消融与CRT:APAF-CRT研究结果表明,相较于药物治疗,房室结消融联合CRT可使死亡、心衰住院或房颤恶化风险降低36%。
心房二尖瓣反流的治疗:COAPT研究显示,在标准药物治疗基础上加用MitraClip,可使二年全因死亡率从46.1%降至29.1%,同时心衰住院率显著降低。
HFpEF合并房颤的管理
1. 预防血栓
与HFrEF一样,HFpEF合并房颤患者应根据CHA₂DS₂-VASc评分决定是否抗凝,首选DOACs。抗凝策略与HFrEF相同。
2. 心室率控制
对于HFpEF合并房颤患者,可以使用以下药物控制心室率:
-
β受体阻滞剂:可用于控制心率,但RATE-AF试验表明,在心室率控制方面,β受体阻滞剂与地高辛相比没有明显益处。在HFpEF患者中,过度降低心率可能不利,适当的心率有助于维持心输出量。
-
非二氢吡啶类钙通道阻滞剂:维拉帕米、地尔硫卓可用于HFpEF合并房颤患者控制心率,但在HFrEF患者中禁用。这类药物除了控制心率外,还可能改善心肌舒张功能,特别适合于HFpEF患者。
-
地高辛:可用于HFpEF合并房颤患者,但需控制血药浓度。在RATE-AF试验中,地高辛在改善生活质量和降低NT-proBNP水平方面优于β受体阻滞剂。
3. 节律控制
HFpEF患者的抗心律失常策略与HFrEF患者相似,但多非利特和索他洛尔等药物在HFpEF患者中副作用相对较少。这是因为HFpEF患者的收缩功能保留,对于药物的负性肌力作用耐受性更好。
导管消融在HFpEF合并房颤患者中的应用正在研究中。相比于HFrEF患者,HFpEF患者可能从恢复窦性心律中获得更多益处,因为这类患者对心房收缩的贡献更为依赖。早期节律控制可能有助于改善HFpEF患者的心血管死亡和卒中风险。
4. 基础治疗药物
-
SGLT2抑制剂:是目前唯一证实对HFpEF有效的药物,可降低HFpEF患者心衰住院率,改善生活质量,增加6分钟步行距离,无论是否合并房颤。EMPEROR-Preserved和DELIVER研究均证实了这一点。
-
其他药物:除SGLT2抑制剂外,在HFpEF中并未证实大多数HFrEF治疗药物的有效性。PARAGON-HF研究未能证明沙库巴曲缬沙坦在HFpEF患者中的有效性。MRA相关的TOPCAT试验也未证实螺内酯在主要终点事件方面有获益,但事后分析显示其可使心衰住院风险降低17%。
对于HFpEF合并房颤患者,利尿剂是控制淤血症状的基础。此外,严格控制高血压、减重、适度运动和糖尿病管理等措施对改善HFpEF患者生活质量和预后也非常重要。
💡 笔者提示:在管理HFpEF合并房颤患者时,容量管理尤为关键。这类患者对容量变化极为敏感,过度利尿可能导致低血压和肾功能恶化,但容量负荷过多会导致心衰症状加重。
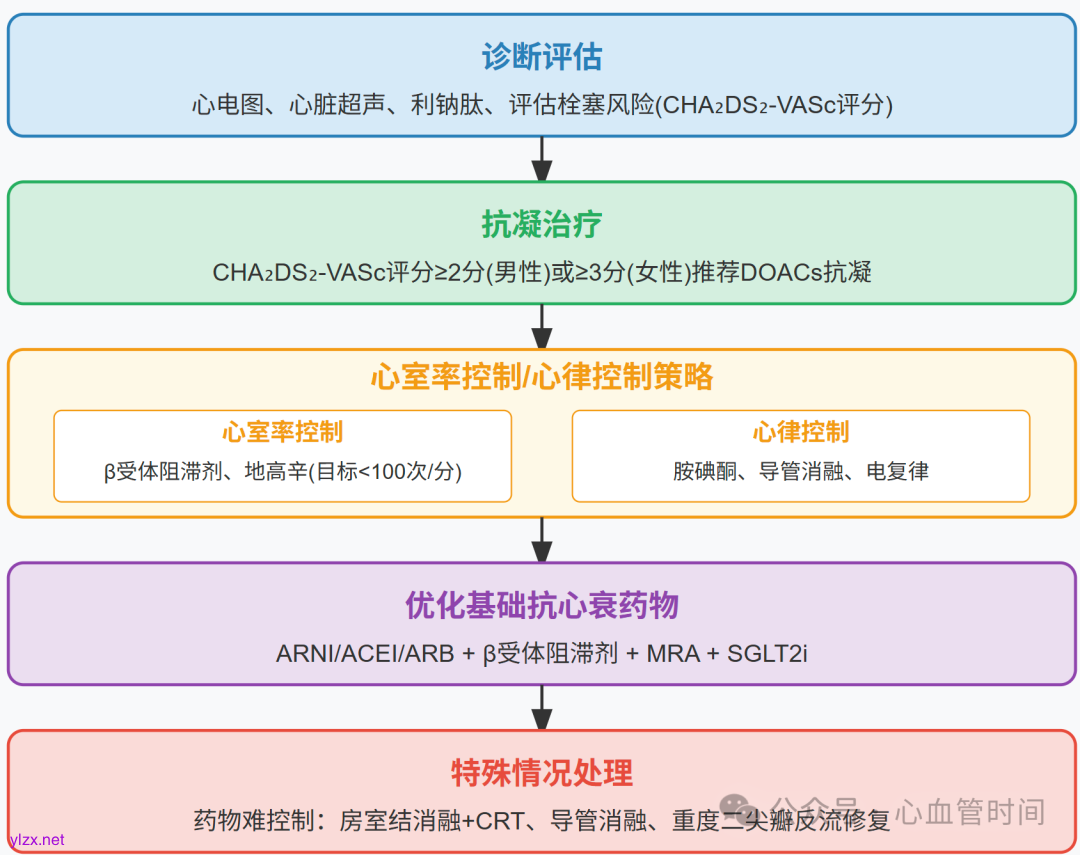
临床决策路径
2024年中国心衰指南提供了心衰合并房颤患者的管理路径:
总结
心力衰竭合并房颤的管理需要多学科协作,核心原则是:先预防血栓栓塞,再控制心室率,然后考虑节律控制,同时优化基础抗心衰治疗。


