北大人民医院研究证实MDS患者的移植后MRD具有预后价值
时间:2025-09-16 12:27:15 热度:37.1℃ 作者:网络
异基因造血干细胞移植(allo-HSCT)是目前唯一可能治愈 MDS 的方法,但复发仍是移植失败的主要原因。近年发现,MRD是预测移植后复发的重要生物标志物,尤其是移植后 MRD(post-HSCT MRD)。因此北京大学人民医院开展前瞻性队列研究,旨在评移植后 MRD 对 MDS 患者复发、无病生存期(DFS)和总生存期(OS)的预测价值,并探索其与 IPSS-R 风险评分联合应用的预后价值。研究结果近日发表于《Chinese Journal of Cancer Research》。

研究设计
研究设计:前瞻性队列研究,纳入2021年6月至2024年6月期间在北京大学人民医院接受allo-HSCT的166例MDS患者。
MRD检测:采用八色多参数流式细胞术(MFC,检测限为0.001%)在移植前1个月及移植后多个时间点(+1、+2、+3、+4.5、+6、+9、+12个月及之后每6个月)检测MRD。
终点定义:主要终点为累积复发率(CIR);次要终点包括无病生存率(DFS)、总生存率(OS)、非复发死亡率(NRM)等。
统计分析:采用Kaplan-Meier法计算生存概率,并通过单变量及多变量Cox回归模型评估移植后结局的潜在危险因素。
研究结果
患者特征:中位年龄43岁,93.4%的患者移植前未达完全缓解(CR)。23例(13.9%)患者移植后MRD阳性,中位MRD水平为0.15%。
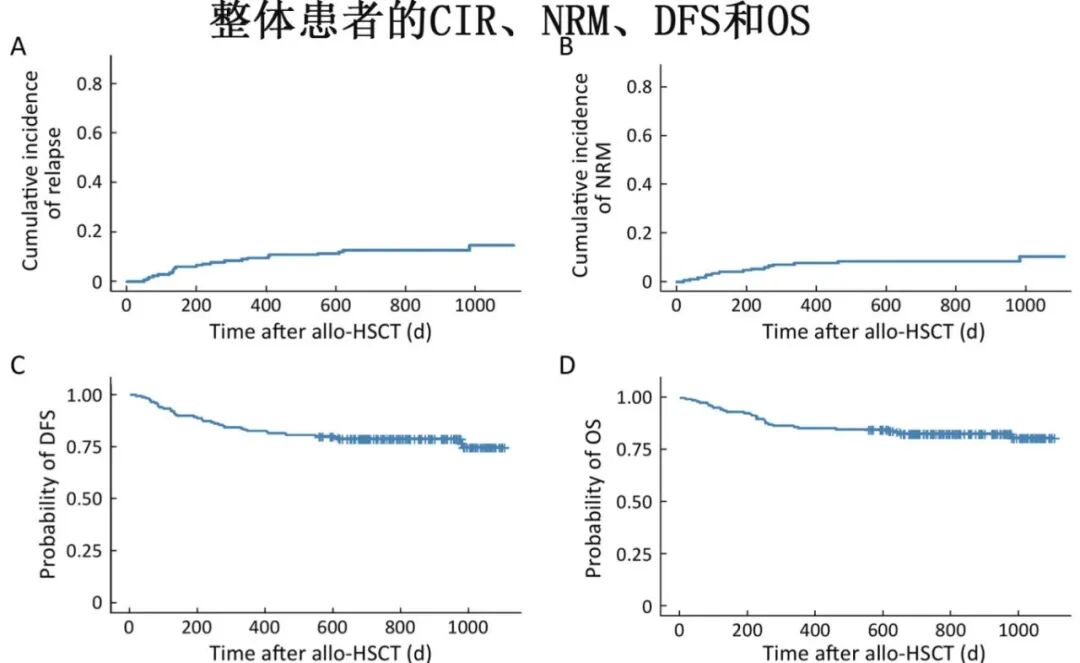
移植结局:3年CIR为14.8%,NRM为10.4%,DFS为74.8%,OS为81.0%。
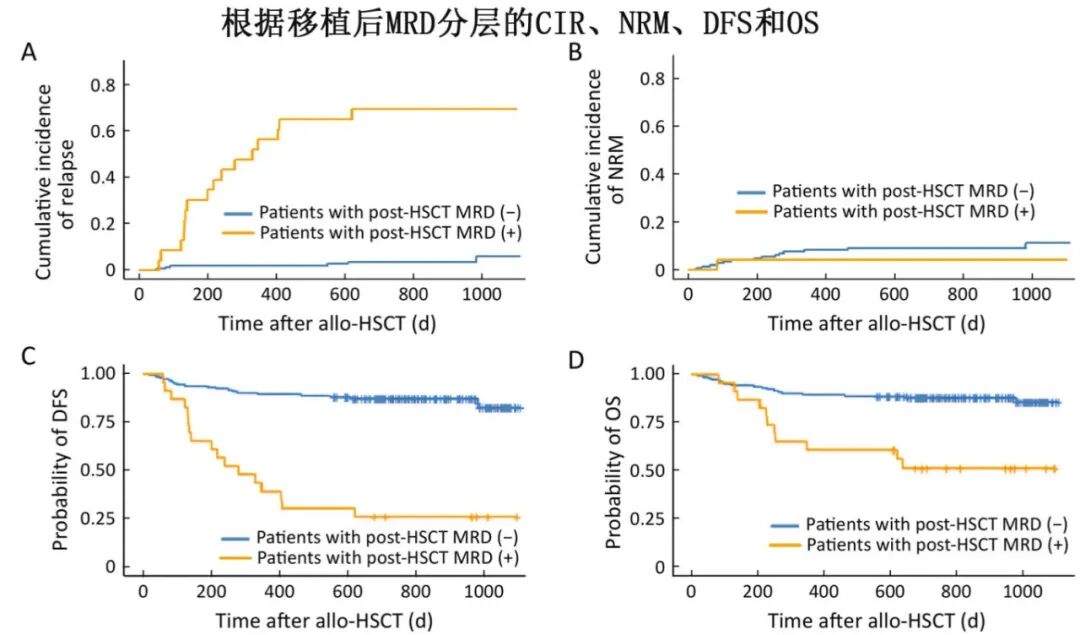
移植后MRD对预后的影响:MRD阳性组3年CIR为69.6%,显著高于MRD阴性组的5.9%(P<0.001)。MRD阳性组3年DFS和OS分别为26.1%和51.5%,也显著低于MRD阴性组(82.7%和85.8%)。
多因素分析:移植后MRD阳性是复发、DFS 和 OS 的独立不良预后因素(HR 分别为 22.801、9.7 和 5.2,均 P<0.001)。此外,IPSS-R风险分层(HR=4.346,P=0.003)也与复发独立相关。
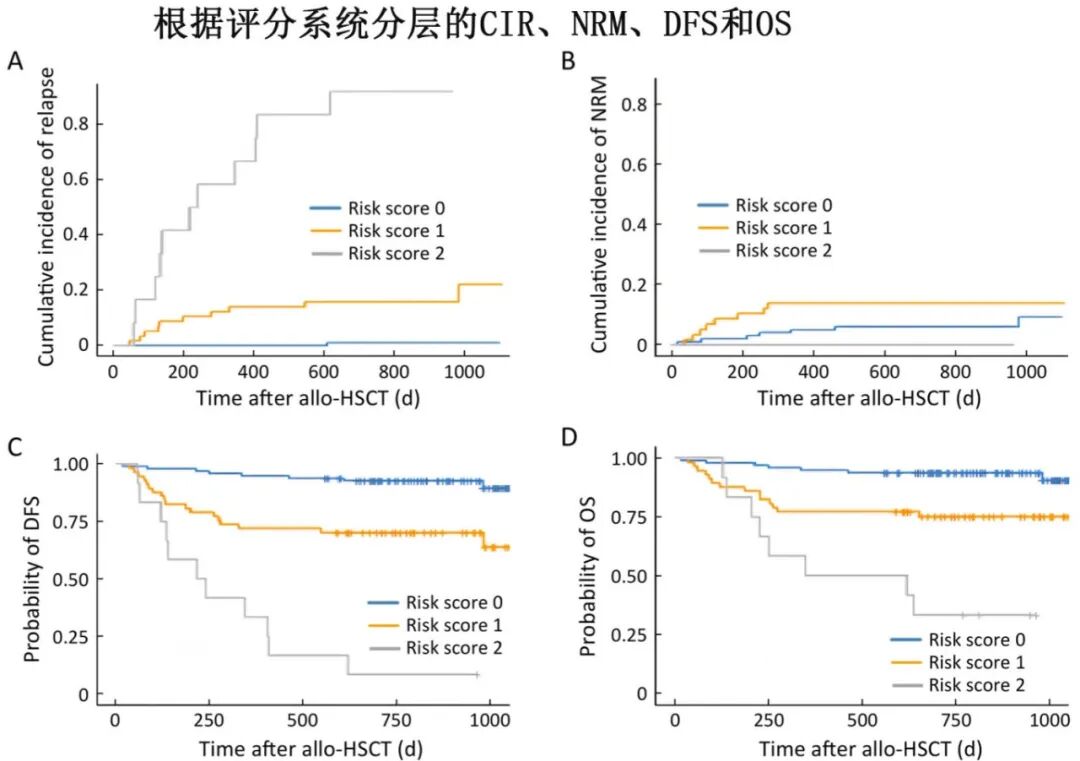
联合评分系统:基于MRD状态和IPSS-R分层构建风险评分系统:0分为MRD阴性+ IPSS-R 低/中/高危;1分为MRD阳性+ IPSS-R 低/中/高危,或 MRD阴性+ IPSS-R 极高危;2分为MRD阳性+ IPSS-R 极高危。0、1、2分患者的3年CIR分别为1.1%、15.8%和91.7%(P<0.001)。评分系统对复发预测的敏感性和特异性分别为0.955和0.667,Youden指数和 C 指数分别为0.621和0.891。
讨论与总结
移植后MRD 和 IPSS-R 风险评分均为 MDS 患者移植后复发、DFS 和 OS 的独立预后因素。
联合MRD和IPSS-R的评分系统能更精准地预测复发和生存结局,有助于识别高危患者并指导抢先干预治疗。
建议将移植后MRD 监测纳入常规随访,并结合 IPSS-R 评分进行风险分层管理。
参考文献
Wang Y, Xu L, Wang Y, Zhang X, Liu K, Zhang Y, Yan C, Chen H, Chen Y, Han W, Wang F, Wang J, Huang X, Chang Y. Prognostic value of post-transplantation measurable residual disease in patients with myelodysplastic syndrome: A prospective cohort study. Chin J Cancer Res 2 0 2 5 ; 3 7 ( 4 ) : 5 3 5 - 5 4 6 . d o i : 1 0 . 2 1 1 4 7 / j . i s s n . 1 0 0 0 - 9604.2025.04.06


