眼睑失用症(Apraxia of Eyelid Opening, AEO)
时间:2025-08-28 12:12:28 热度:37.1℃ 作者:网络
论坛导读:眼睑失用症(Apraxia of Eyelid Opening, AEO)是一种罕见的、临床常被误诊的神经运动障碍,其特征是非麻痹性、非自主性的眼睑开启困难。患者常主诉无法在意志支配下 initiating 睁开眼睑,尽管提上睑肌和额肌功能正常。AEO 并非独立疾病,而多作为神经系统疾病的伴随症状,最常见于与脑部变性疾病如进行性核上性麻痹(PSP)、帕金森病(PD)及肌张力障碍等。眼睑失用症作为一个跨学科的临床难题,其诊断和治疗仍存在诸多未满足的需求。其病理生理机制仍需进一步阐明。未来的功能神经影像学和神经生理学研究需要更精确地定位导致睁眼程序障碍的特定神经网络节点,这不仅是理论上的突破,更能为开发新的靶向治疗(如深部脑刺激DBS的靶点选择)提供依据。

眼睑运动是维持视觉功能、保护眼球及面部表情表达的重要组成部分。这一精细动作的完成依赖于眼轮匝肌(负责闭眼)、提上睑肌(由动眼神经支配,主要负责睁眼)和Müller肌(交感神经支配,辅助睁眼)的协同与拮抗。当中枢神经系统对这部分运动的程序化指令出现故障时,便可能导致一种特殊的眼睑开合障碍——眼睑失用(Apraxia of Eyelid Opening, AEO)。
AEO 最早由 Goldstein 和 Cogan 于 1962 年描述,他们将其定义为“在没有提上睑肌麻痹或眼轮匝肌痉挛的情况下,无法执行自主性睁眼动作”。患者并非因肌无力或瘫痪而无法睁眼,而是“不知如何”或“无法启动”睁眼这个动作命令。其典型表现为:患者试图睁眼时,前额皱纹加深,眉毛上挑(额肌过度代偿),但眼睑却持续紧闭;经过数次尝试或借助外部感觉刺激(如用手指触摸眉部)后,眼睑可能突然睁开。AEO 常给患者带来极大的功能困扰和生活质量下降,导致功能性盲、跌倒风险增加和社会交往障碍。由于其临床表现易与眼睑痉挛、重症肌无力、动眼神经麻痹等混淆,误诊率极高。因此,深入理解AEO的病理生理、掌握其临床特征并探索有效治疗方法具有重要的临床意义。
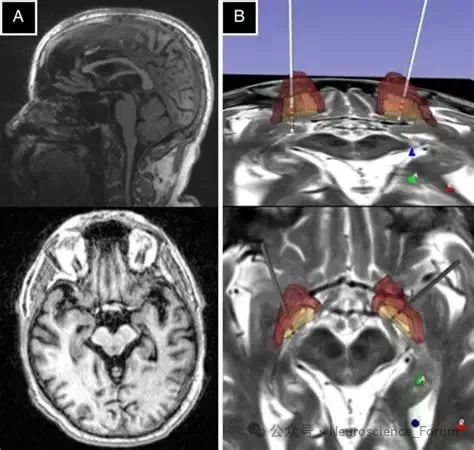
doi: 10.1002/mdc3.13001.
AEO的确切发病机制尚未完全阐明,但目前普遍认为它属于一种“中枢性程序化障碍”,而非周围神经或肌肉病变。
基底节-丘脑-皮质回路功能障碍学说:这是最主流的假说。自主性睁眼运动的启动和执行需要一个复杂的神经网络,其中包括前额叶皮质(发起运动意图)、基底节(特别是苍白球,参与运动的自动化和抑制不必要运动)、丘脑(信息中继站)和脑干中枢(最终执行)。在PSP、PD等疾病中,基底节及其与皮质、脑干的连接通路发生变性,导致运动程序的生成和传递中断。患者失去了自动、流畅执行睁眼动作的能力,需要额外的意志努力和代偿(如额肌收缩)来完成。
眼轮匝肌的抑制失败学说:一些学者认为,AEO的本质可能是中枢系统对眼轮匝肌的持续性抑制不足或失调控。正常情况下,在发起睁眼动作时,中枢会同时发放信号抑制眼轮匝肌的收缩。当此抑制机制失效时,即使提上睑肌接收到睁眼信号,眼轮匝肌仍处于不适当的紧张状态,从而阻碍眼睑睁开。这可以解释为何部分AEO患者对眼轮匝肌注射肉毒毒素有效。
睁眼运动“启动器”障碍学说:该理论假设大脑中存在一个特定的“睁眼运动启动中心”,可能位于中脑或基底节区域。当该中心受损,启动睁眼的命令无法下达,尽管执行机构(提上睑肌和神经)完好无损。
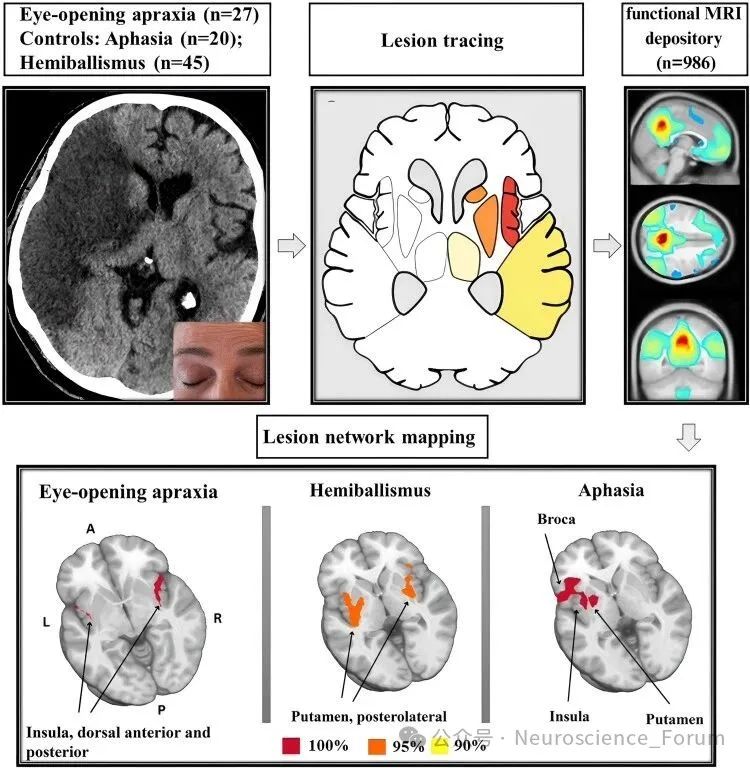
doi: 10.1093/braincomms/fcad288.
神经影像学(如fMRI、PET)研究为中枢机制提供了支持,发现AEO患者在与运动准备和执行相关的脑区(如辅助运动区、前扣带回、基底节)存在活动异常。
AEO 是一种相对罕见的疾病,确切发病率与患病率尚不明确,这主要源于其诊断困难和高度的误诊率。它极少单独出现,绝大多数情况下(>95%)与其他神经系统疾病共存。运动障碍性疾病这是AEO最常见的原因。进行性核上性麻痹(PSP)是与AEO关联性最强的疾病,高达30%-40%的PSP患者可出现AEO,常被视为PSP的特征性临床表现之一。其在PSP中的高发病率可能与中脑、基底节等关键区域的变性有关。PD患者中AEO的患病率约为3%-7%,在多系统萎缩(MSA)、皮质基底节变性(CBD)等不典型帕金森综合征中也有报道。肌张力障碍特别是节段性肌张力障碍或Meige综合征(颅颈部肌张力障碍),AEO可作为其一部分出现。此时常与眼睑痉挛合并存在,称为“眼睑痉挛-眼睑失用综合征”,使得鉴别诊断更为复杂。其他神经系统疾病包括亨廷顿病、威尔逊病、脑血管意外(特别是累及基底节或额叶的卒中)、脑肿瘤、多发性硬化、脑外伤及药物副作用(如神经安定剂)等也有个案报道。极少数患者无法找到明确的神经系统病因,被称为特发性AEO,诊断需格外谨慎,并需长期随访排除潜在神经系统变性病的出现。
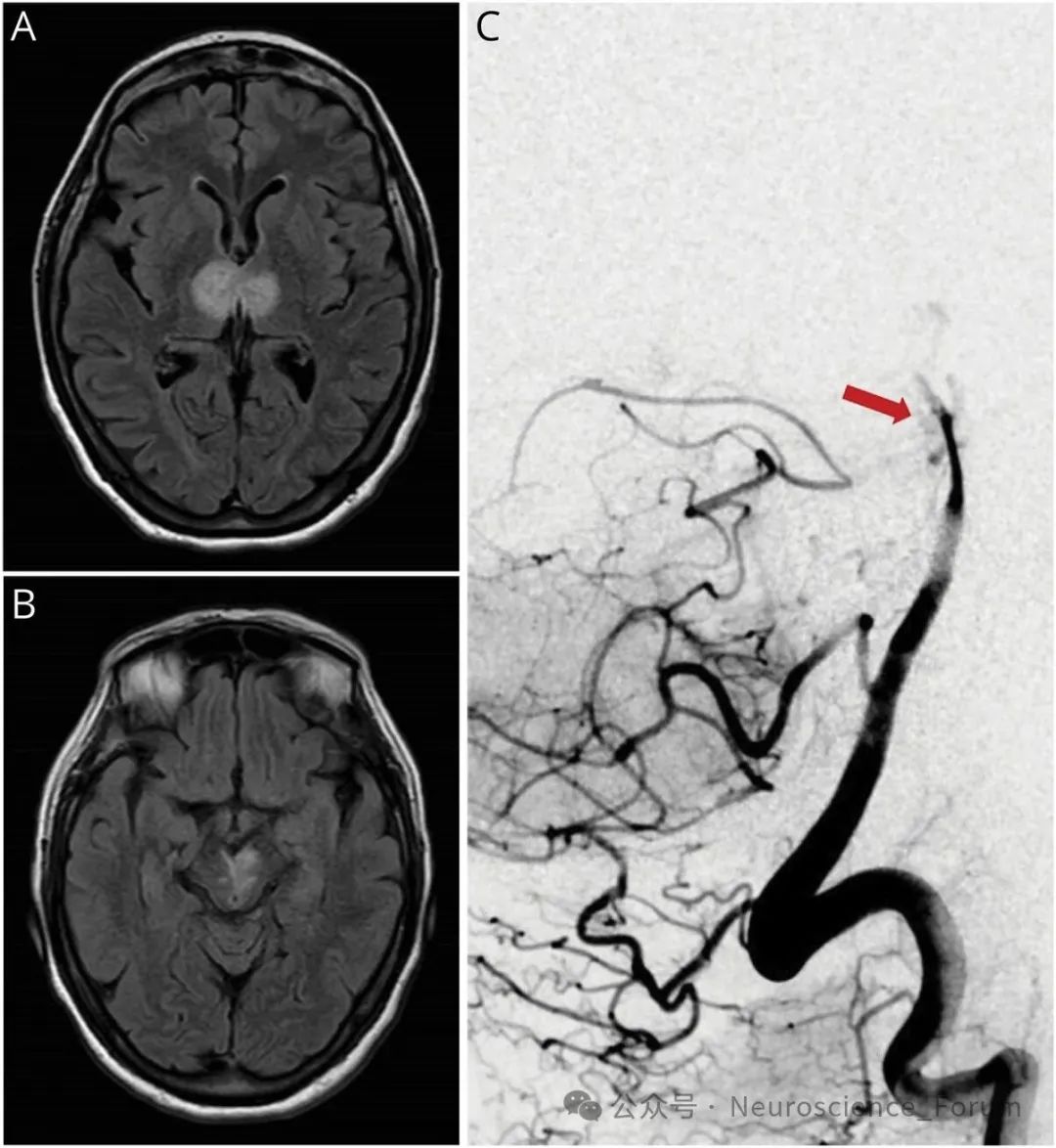
doi: 10.1212/WNL.0000000000206799.
AEO的核心症状是自主性睁眼启动困难。其特征性表现包括:努力性睁眼:患者试图睁眼时,可见强烈的额肌收缩,眉毛大幅上挑,形成深深的额头皱纹,但眼睑仍持续闭合。感觉诡计(Sensory Trick):许多患者会发现一些特定的感觉刺激可以帮助启动睁眼,例如用手指触摸眼睑、眉弓、颞部或头顶,甚至只是做出这个动作的意图有时也有效。这是支持AEO诊断的一个重要临床线索。发作变异性:症状严重程度在一天内可有波动,常于疲劳、紧张、强光下或行走时加重,在放松、睡眠后或仰卧位时减轻。无眼睑下垂:一旦眼睑睁开,患者可以维持正常或接近正常的眼裂高度,证明提上睑肌功能无损。这是与提上睑肌麻痹的关键区别。伴随症状:常伴有其他神经系统症状,取决于原发病。如PSP患者的垂直性核上性凝视麻痹、轴性肌强直和跌倒;PD患者的运动迟缓、震颤;肌张力障碍患者的不自主面部扭曲等。
AEO的诊断主要依赖于详细的临床病史和细致的神经系统检查。目前尚无特异性的实验室或影像学诊断标准。病史询问应重点了解睁眼困难的起病形式、具体情境、有无感觉诡计、伴随的眼部或其他神经系统症状、既往病史和用药史。
临床检查让患者反复做“紧闭双眼-然后尽力睁开”的动作,观察其努力过程中的额肌代偿情况和眼睑开启模式。提上睑肌功能评估:当眼睑睁开后,检查者用手指用力按住患者眉毛(消除额肌辅助),让患者向上看,观察眼睑上抬幅度,正常则提示提上睑肌功能良好。眼轮匝肌肌力:检查闭眼力量和眼轮匝肌有无痉挛或持续性肌电活动。全面神经系统检查:特别是寻找PSP、PD、肌张力障碍等的证据,如眼球运动、肌张力、步态等。
AEO需与以下疾病进行仔细鉴别:眼睑痉挛(Blepharospasm, BS):这是最常与AEO混淆的疾病。BS是由于眼轮匝肌不自主、间歇性或强直性的痉挛性收缩导致眼睑闭合。患者常有眼部刺激感、畏光、眨眼频繁,痉挛发作时眼睛被“强行闭上”。而AEO是“打不开”,而非“被闭上”。然而,两者常共存(BS-AEO重叠综合征),临床区分困难。重症肌无力(Myasthenia Gravis, MG):MG引起的眼睑下垂是由于提上睑肌易疲劳性无力所致,具有晨轻暮重、休息后缓解的特点。新斯的明试验阳性、重复神经电刺激异常和乙酰胆碱受体抗体检测可资鉴别。动眼神经麻痹:提上睑肌完全或部分瘫痪,导致眼睑下垂,通常伴有眼球运动障碍(内收、上、下视受限)和瞳孔异常。上睑皮肤松弛症(Dermatochalasis):过多的上睑皮肤机械性地遮挡视线,但眼睑开启功能本身无障碍。心因性眼睑闭合:通常与转换障碍等相关,临床表现不典型,缺乏器质性病变的证据,暗示和治疗可能有效。
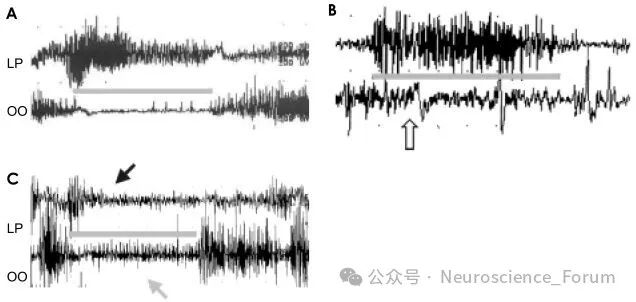
doi: 10.3988/jcn.2005.1.2.159.
视频眼电图(EOG) 和 表面肌电图(EMG) 可作为辅助工具。EMG可同步记录睁眼尝试时提上睑肌和眼轮匝肌的电活动。在典型AEO中,可见睁眼时提上睑肌有电活动,但同时眼轮匝肌也存在不适当的持续性电活动(抑制失败);而在单纯眼睑痉挛中,可见眼轮匝肌的爆发性、高振幅的异常放电。
AEO的治疗极具挑战性,目前尚无统一的一线方案或治愈方法。治疗目标是减轻症状、改善功能、提高生活质量。多采用个体化的综合治疗策略。口服药物治疗效果普遍不佳且有限。多巴胺能药物如左旋多巴,对部分与PD相关的AEO患者可能有效,但对PSP相关的AEO通常无效甚至可能加重。苯二氮䓬类药物如氯硝西泮,可能通过其抗焦虑和肌肉松弛作用对部分患者有轻微改善。抗胆碱能药物如苯海索,对某些肌张力障碍相关的病例可能有益,但副作用(口干、认知障碍等)限制了其使用。其他巴氯芬、抗抑郁剂等亦有零星报道,但证据等级低。
辅助与支持治疗中鼓励患者使用有效的感觉诡计来辅助日常生活中的睁眼。物理疗法包括生物反馈治疗,帮助患者学习控制肌肉紧张。AEO带来的功能丧失和社会隔离可能引发焦虑和抑郁,心理干预非常重要。积极治疗PSP、PD等原发神经系统疾病是综合管理的基础。
眼睑失用症是一种独特且致残的神经运动障碍,其本质是中枢性运动程序缺陷。它最常见于神经系统变性病,尤其是PSP。临床诊断依赖于识别其“努力性睁眼”和“感觉诡计”的核心特征,并与眼睑痉挛等重要疾病进行鉴别。表面肌电图是重要的辅助工具。治疗极具挑战性,目前尚无统一的一线方案或治愈方法。治疗目标是减轻症状、改善功能、提高生活质量。多采用个体化的综合治疗策略。未来研究应致力于揭示其精确的神经环路机制,开发客观的诊断标准和更有效的靶向疗法,最终为患者带来更好的临床结局和生活质量。
参考文献
-
Muroni A, et al. Apraxia of eyelid opening and the variable motor phenomenology of blepharospasm. Parkinsonism Relat Disord. 2025 Jun;135:107843. doi: 10.1016/j.parkreldis.2025.107843.
-
Naum R, et al. Apraxia of Eyelid Opening in Myasthenia Gravis. JAMA Neurol. 2025 Jun 1;82(6):627. doi: 10.1001/jamaneurol.2025.0704.
-
Gaudiano G, et al. Rhythmic Eyelid Closure Responsive to STN-DBS: Blepharoclonus, Blepharospasm, Eyelid Opening Apraxia, or Eyelid Tremor? Mov Disord Clin Pract. 2025 Jul;12(7):1020-1023. doi: 10.1002/mdc3.70030.
-
Spadaro JZ, et al. Frontalis muscle flap eyelid reanimation technique in adults with severe ptosis or apraxia of eyelid opening. Orbit. 2025 Jun;44(3):306-313. doi: 10.1080/01676830.2024.2381240.
-
Zarifkar P, et al. Lesion network mapping of eye-opening apraxia. Brain Commun. 2023 Oct 27;5(6):fcad288. doi: 10.1093/braincomms/fcad288.
-
Cimmino AT, et al. Teaching Video NeuroImage: Bilateral Eyelid Opening Apraxia in a Patient With Top of the Basilar Syndrome. Neurology. 2023 Apr 11;100(15):734-735. doi: 10.1212/WNL.0000000000206799.


