心房颤动的预防(25年房颤指南)
时间:2025-09-11 12:13:09 热度:37.1℃ 作者:网络
房颤作为临床最常见的心律失常,其隐匿性和危害性并存。许多患者在确诊时已出现脑卒中等严重并发症,这提醒临床医生必须重视房颤的一级预防。如何通过干预可控危险因素来预防房颤发生,已成为当前心律失常防治的重要课题。
房颤一级预防:从源头控制
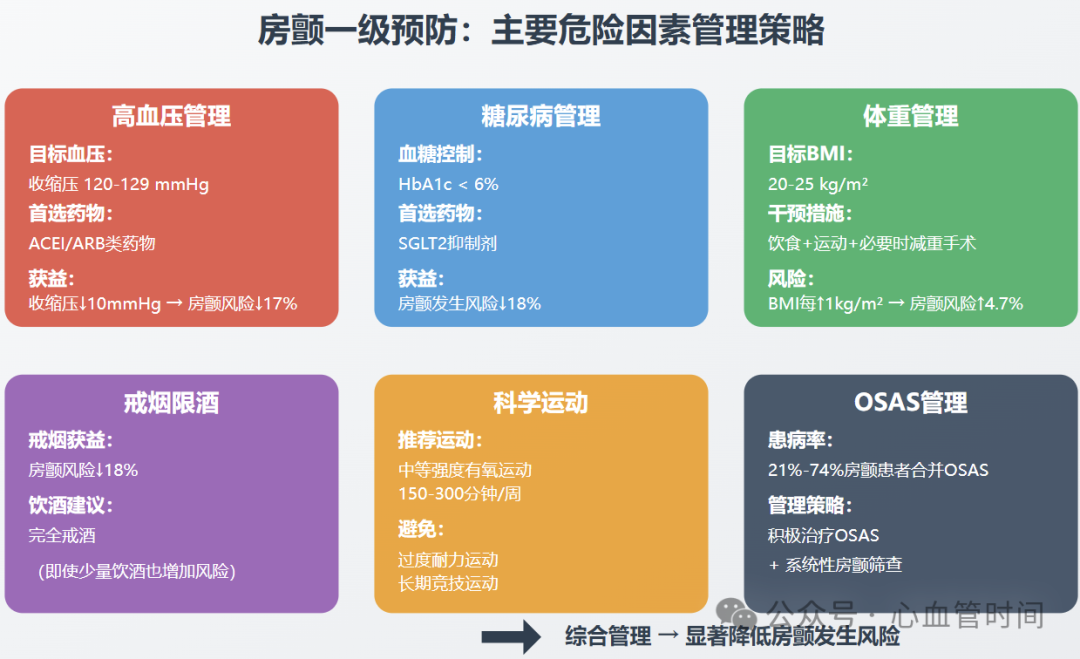
高血压管理:预防房颤的关键环节
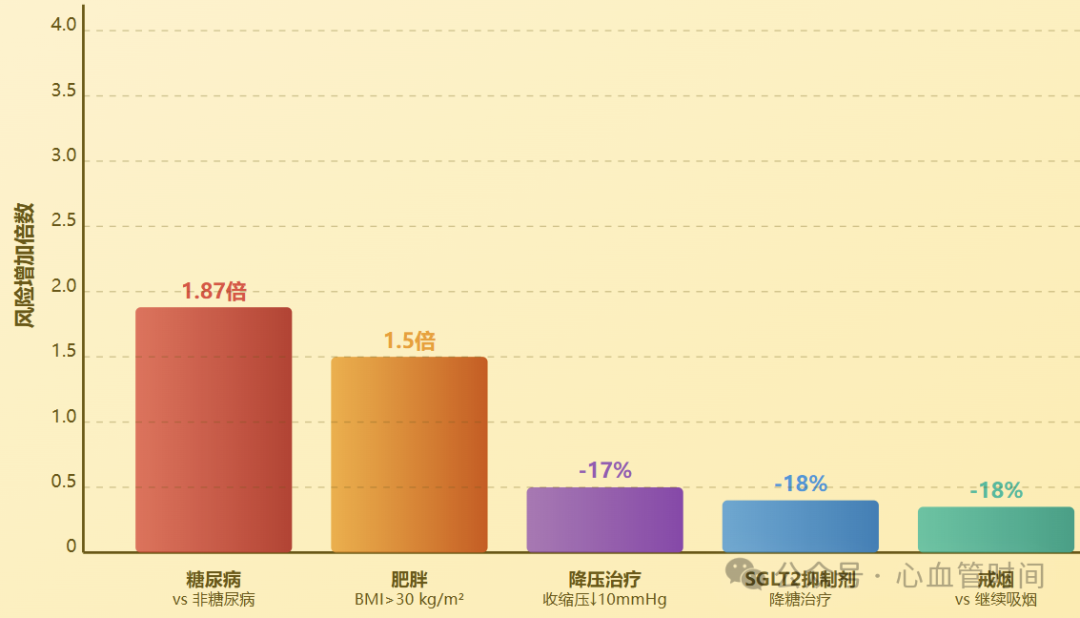
高血压是房颤最重要的可控危险因素之一。LIFE试验的里程碑式发现显示,收缩压每降低10 mmHg,房颤发生率降低17%。这一结果强调了积极降压治疗在房颤预防中的核心作用。
针对房颤预防的降压治疗需要个体化方案制定。研究表明,ACEI或ARB类药物在预防房颤方面可能具有独特优势,这与其在心房重构抑制方面的作用机制相关。对于大多数成年人,治疗后收缩压目标值应控制在120-129 mmHg。对于心血管疾病高风险患者,收缩压<120 mmHg的强化治疗可能进一步降低房颤风险。
糖尿病防控:新药物带来新希望
糖尿病患者房颤发生风险是非糖尿病患者的1.87倍,且病程每增加一年,房颤风险增加3%。血糖波动导致的心肌凋亡和纤维化是房颤发生的重要病理基础。强化降糖治疗可显著减少糖尿病患者房颤发病率,建议将糖化血红蛋白控制在6%以下。
SGLT2抑制剂的问世为糖尿病合并房颤高风险患者带来了新选择。大规模荟萃分析显示,SGLT2抑制剂可降低伴或不伴2型糖尿病患者18%的房颤发生率。这类药物不仅具有降糖作用,还能改善心房重构,减少房颤发生。值得关注的是,这些药物大多已纳入国家医保目录,提高了临床应用的可及性。相比之下,传统的磺脲类降糖药物可能增加房颤发生几率,临床应用时需谨慎考虑。
体重管理:维持理想范围
肥胖与房颤发生密切相关。大型队列研究显示,BMI每增加1 kg/m²,房颤发生风险增加4.7%。肥胖患者易发生心肌脂肪变性,累积的甘油三酯导致游离脂肪酸水平升高和有毒脂质形成,进而引起心肌细胞凋亡和纤维化。
体重管理策略需要综合性干预措施。对于BMI≥40 kg/m²的重度肥胖患者,减重手术后的观察性研究显示,成功减重可使房颤发生风险显著降低。建议肥胖人群维持BMI在20-25 kg/m²的理想范围内。临床实践中,应结合饮食控制、规律运动和必要时的药物干预来实现体重管理目标。
💡 笔者提示
在我们科的临床实践中发现,单纯依靠药物降压往往难以达到理想的房颤预防效果。建议采用"生活方式+药物"的综合管理模式,特别是对于合并肥胖、糖尿病的高血压患者。我们通常会安排营养科会诊,制定个体化的饮食运动方案,这样既能优化血压控制,又能同时管理多个房颤危险因素。
生活方式干预:构建全方位预防体系
戒烟限酒:消除可控危险因素
吸烟与房颤存在因果关系,即使被动吸烟也会增加房颤风险。研究表明,戒烟后可降低18%的房颤风险。酒精摄入同样是房颤的危险因素,即使每日1杯(约12g)的低剂量习惯性饮酒也可显著增加房颤风险。与不饮酒者相比,有饮酒习惯的房颤患者缺血性脑卒中风险显著增加。
戒烟限酒的临床指导需要个体化策略。对于有长期吸烟史的患者,建议结合尼古丁替代疗法、行为干预和必要时的药物治疗。对于饮酒患者,应明确告知其完全戒酒的必要性,而非仅仅限制饮酒量。
运动处方
运动与房颤的关系呈现"U"型曲线特征。长期竞技运动、过度耐力运动或缺乏运动均可增加房颤发生风险。规律的有氧运动可降低房颤发生率,改善症状与生活质量。
科学运动指导应基于个体心肺功能评估。建议每周进行150-300分钟中等强度有氧运动或75-150分钟高强度有氧运动。运动形式可选择瑜伽、散步、慢跑等全身性有氧运动,避免持续高强度及对抗性运动。
睡眠呼吸暂停综合征
OSAS可促进房颤发生,21%-74%房颤患者合并不同程度的OSAS。间歇性缺氧和睡眠觉醒促进交感神经激活、血压波动、炎症反应,进而促进心肌重构和房颤发生。对于OSAS患者,积极治疗原发疾病的同时,应进行系统性房颤筛查。
特殊人群的预防策略
对于有房颤家族史、既往心脏手术史或合并其他心血管疾病的高危人群,需要制定更为严格的预防方案。这些患者除了常规危险因素管理外,还应定期进行心电图监测,必要时可考虑植入式心电监测设备进行长期监测。

基层医疗机构的作用在房颤预防中不可忽视。社区卫生服务中心和乡镇卫生院应建立房颤高危人群档案,定期开展健康教育和危险因素筛查。通过建立分级诊疗体系,实现早期识别、及时转诊和长期管理的有机结合。
总结
房颤的预防是一项系统工程,需要医务人员、患者和社会的共同参与。通过积极的一级预防措施,特别是对高血压、糖尿病、肥胖等主要危险因素的管理,可以显著降低房颤发生风险。


