【Blood】急性白血病免疫治疗后谱系转换的75例国际多中心分析
时间:2025-09-01 12:12:33 热度:37.1℃ 作者:网络
谱系转换(LS)指急性白血病在免疫治疗后,从一种免疫表型转变为另一种,例如B细胞急性淋巴细胞白血病(B-ALL)转变为急性髓系白血病(AML),同时保留原始诊断的细胞遗传学和/或分子标志物。随着抗原靶向免疫疗法(如靶向CD19的双特异性T细胞衔接器贝林妥欧单抗和CAR-T细胞)在B-ALL中的应用增加,LS作为一种免疫逃逸机制逐渐显现。LS最早在化疗后被发现,但其发生率尚不明确,且与KMT2Ar白血病密切相关。
鉴于免疫治疗后 LS 的报告越来越多、其诊断困难和结局较差,学者开展了一项国际多中心回顾性研究,以了解如何识别和诊断LS,描述表现和治疗方法,并分析免疫治疗后失败的总体结局。近日发表于《Blood》。

研究方法&结果
研究方法:该国际多中心回顾性研究收集了来自8个国家43家中心的75例LS病例(53例为B-ALL→AML,17例为B-ALL→混合表型急性白血病[MPAL],5例为罕见LS[如T细胞ALL转变为AML])。LS的定义如下。

基线特征:初始诊断时中位年龄11.9岁,LS诊断时为14.5岁。64.3%涉及KMT2Ar,其他异常包括BCR-ABL1、ZNF384重排等。62.9%的病例基线表达至少一种髓系抗原。
免疫治疗:48.6%的患者近期治疗为CAR-T细胞,44.3%为贝林妥欧单抗。54.3%的患者在免疫治疗后达到微小残留病(MRD)阴性完全缓解(CR)。
LS表现:中位时间为免疫治疗后1.5个月,81.4%的病例在首次免疫治疗后的6个月内出现LS。常见部位包括骨髓(65.7%),中枢神经系统(4.3%),或合并髓外疾病(22.9%)。85.5%的LS病例表达CD33,KMT2Ar病例中57.8%表达CD15。
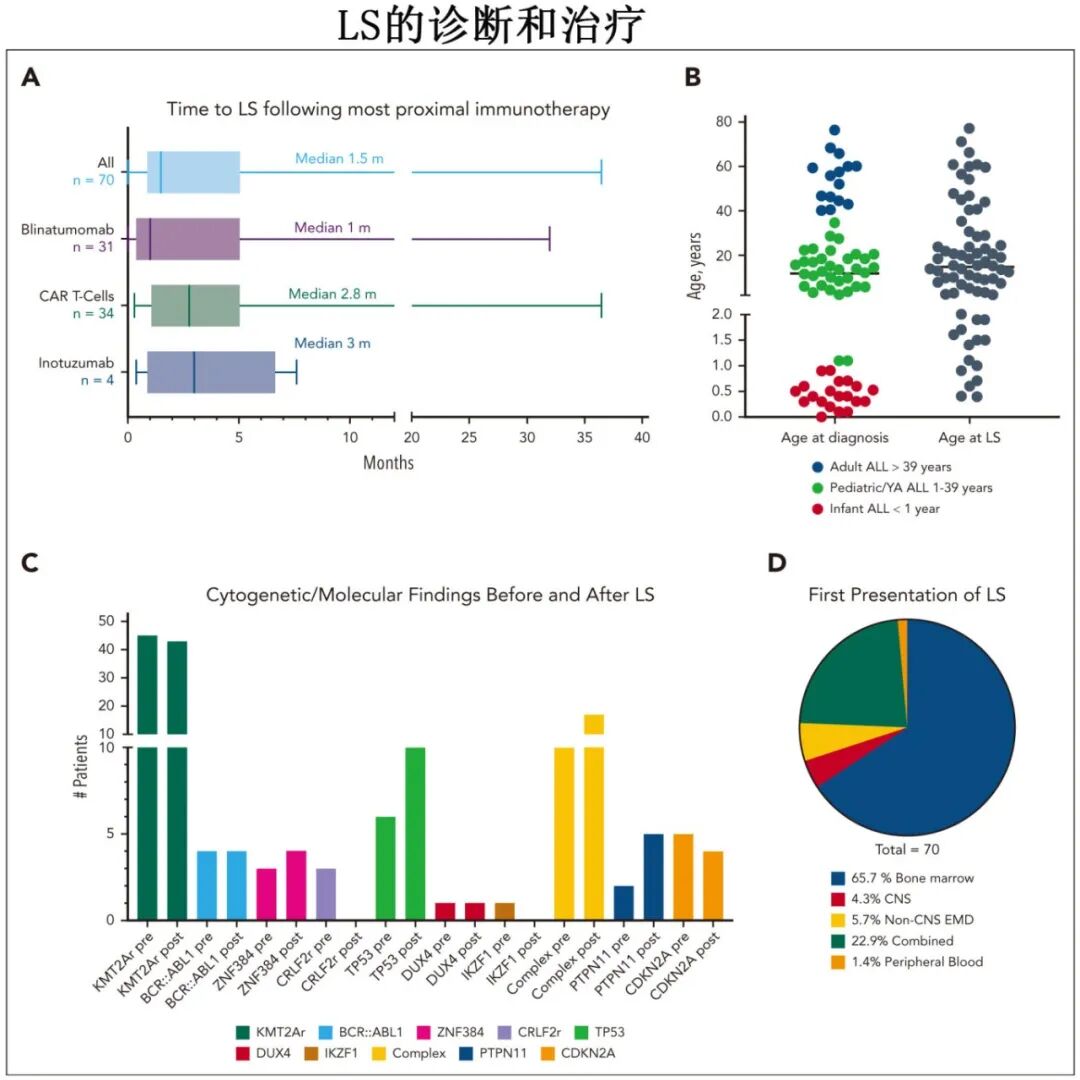
治疗与生存:一线治疗方面,41.5%采用强化AML化疗方案,21.5%联合gemtuzumab ozogamicin。一线治疗的CR率为30.8%,总CR率为35.4%。中位OS为4.8个月,仅8例存活(6例为KMT2Ar)。

特殊亚组:婴儿ALL中,20例均为KMT2Ar,中位LS时间1.4个月,45%达到CR。
罕见LS包括T-ALL→AML和B-ALL→浆母细胞淋巴瘤,预后同样差。
讨论&总结
诊断挑战:LS的诊断依赖于免疫表型的变化,但目前缺乏标准化的细胞遗传学/分子检测方法。研究中使用了多种检测手段,包括流式细胞术(MFC)、二代测序(NGS)等,但这些方法在不同机构的应用并不一致。LS需通过多参数流式细胞术(MFC)和克隆性分析确认,但缺乏标准化方法。
机制探索:LS可能与白血病祖细胞的可塑性、表观遗传改变或免疫压力下的克隆选择有关。
治疗困境:现有方案疗效有限,预后非常差,大多数患者在LS诊断后不久死亡,需探索新策略(如menin抑制剂用于KMT2Ar病例)。
未来方向:建立前瞻性样本库,研究LS的生物学机制,优化监测和联合治疗策略。
总结:该研究是迄今为止最大规模的LS病例系列,为理解LS这一复杂的复发机制提供了基础,并为未来的研究和治疗提供了方向。研究结果强调了在使用抗原靶向免疫治疗时需要密切监测LS的发生,并考虑联合和/或多抗原治疗方法。同时,研究也指出了在LS诊断和治疗中存在的挑战,包括缺乏标准化的检测方法和治疗方案。LS是免疫治疗后一种独特且致命的复发形式,尤其与KMT2Ar相关。国际协作和深入机制研究是改善预后的关键。
参考文献
Blood . 2025 Jul 24;146(4):437-455. doi: 10.1182/blood.2024026655


